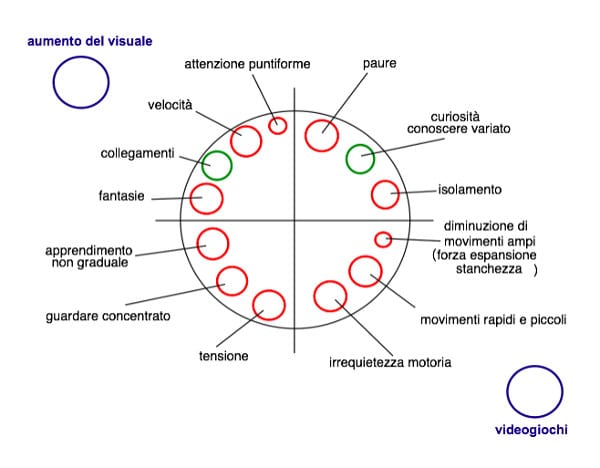
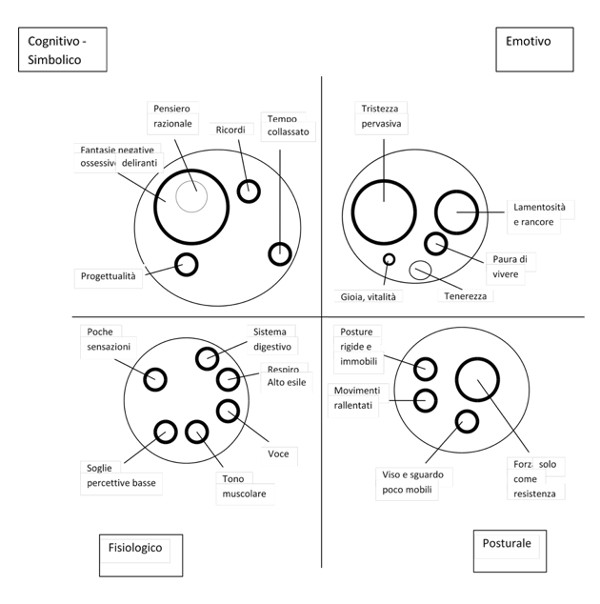
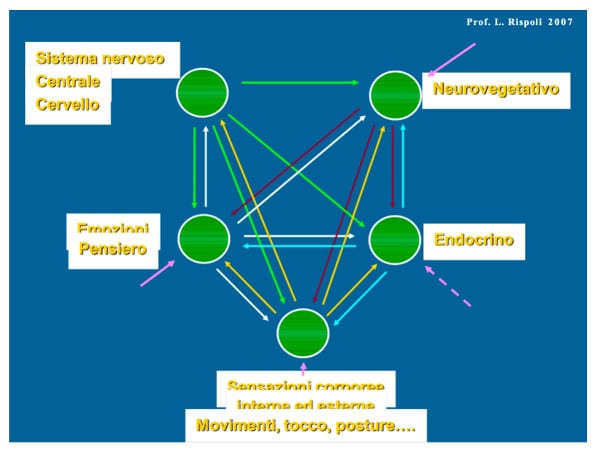
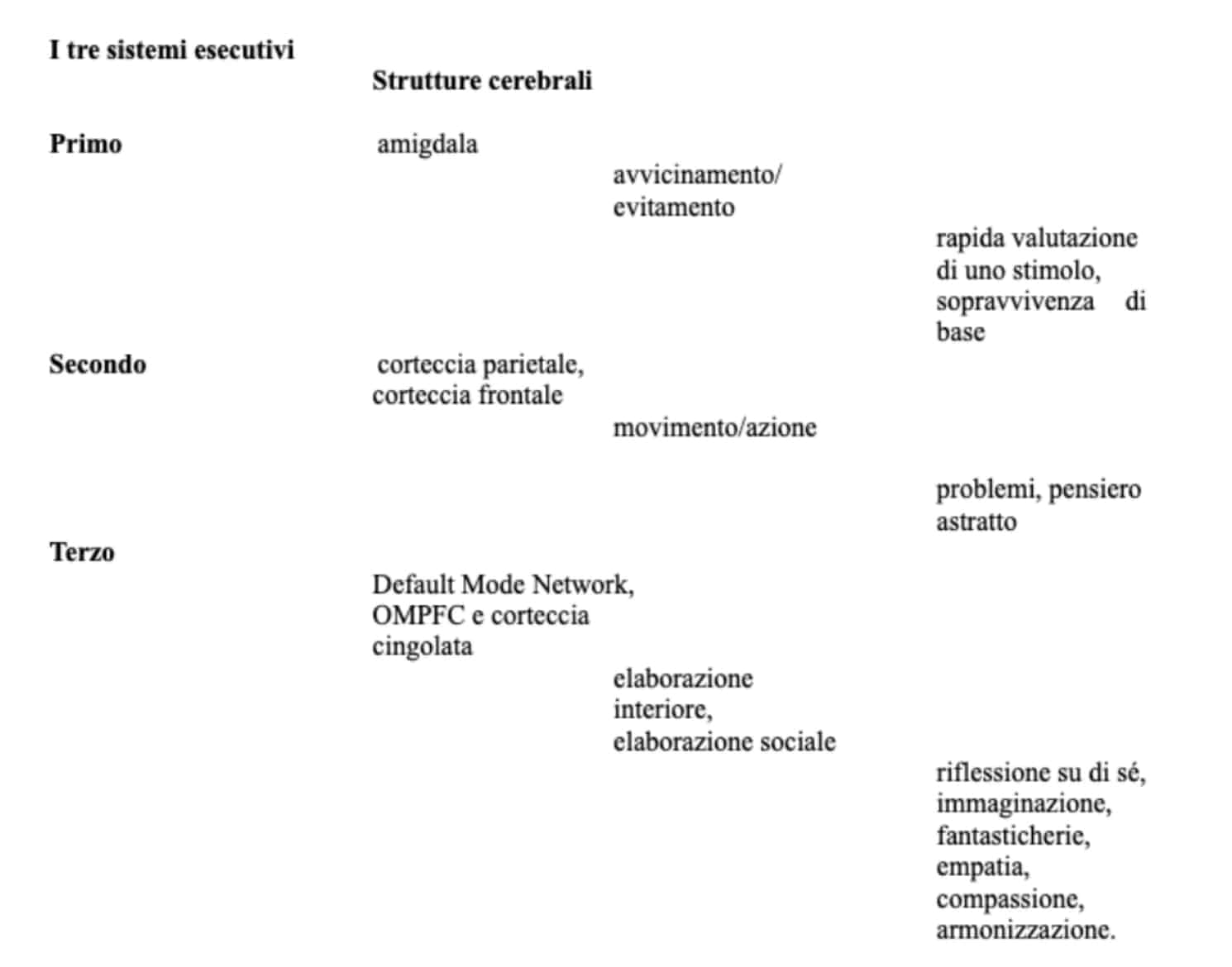
Il corpo per sé – La perdita del contatto ai tempi del covid-19
Una delle conseguenze più pesantemente occorse dall’inizio della pandemia è la limitazione del contatto fisico. La possibilità di relazionarsi, di stare vicini godendo di una reciproca presenza, dopo il diffondersi del COVID-19 ha assunto connotazioni di rischio. L’ombra del contagio si è impadronita del sentire collettivo, contribuendo a privare la vicinanza corporea di ogni possibile valore relazionale, per attribuirle soltanto quello ben poco auspicabile di mezzo di trasmissione della malattia.
L’impatto della pandemia: privati del corpo
Il Covid ha disegnato una sorta di minaccia relazionale che impone la lontananza in ogni tipo di rapporto. Il confine spaziale utile ad impedire il contagio si è tramutato in una barriera psichica: di colpo, tutte le gestualità prima svolte con naturalezza hanno assunto un significato minaccioso che la psiche ha finito con l’interiorizzare, assieme ad un senso di allarme collettivo imposto talvolta con oculatezza e prudenza, talvolta in maniera avventata e inconsapevole.
La sfera relazionale è completamente compromessa, decurtata di quella componente tattile che la rende autentica, confermante, solida. Capace di trasmettere, con immediatezza rassicurante, qualsiasi tipo di messaggio.
Perché non c’è cosa che non si possa comunicare e apprendere con il corpo, così come non c’è affetto che non possa venir espresso tramite il canale somatico. Le esperienze affettive preverbali e i contatti sperimentati con la madre nelle prime fasi della vita lo dimostrano ampiamente: la comunicazione gestuale e il contatto corporeo non sono elementi integrativi della comunicazione verbale, ma modalità comunicative dotate di un proprio valore referenziale, autentico e insostituibile, e dall’indubbia valenza evolutiva (Stern, 1985; Beebe e Lachmann, 2003).
L’emergenza sanitaria si è sovrapposta a significati consolidati, creando una realtà in cui la limitazione del contagio viene imposta attraverso uno stato di semi-isolamento, una sorta capsula esistenziale finalizzata a proteggere da un mondo in cui il virus si aggira a piede libero, e può colpire i meno accorti come i più sfortunati.
L’unico modo per combattere questo nemico insidioso è cercare di prevenirlo, di proteggersi dai suoi effetti prima che possano manifestarsi.
Da qui la necessità di una distanza inviolabile che ha letteralmente sconvolto la dimensione relazionale, modificandone le strutture e le finalità. Tutto viene svolto a distanza: il lavoro, la scuola, riunioni, gli eventi sociali, mentre le manifestazioni culturali, artistiche e sportive sono costrette a continui rinvii e cancellazioni.
I rapporti, più che liquefatti, hanno subito un congelamento, e la siderazione sociale che ha coinvolto l’umanità intera, si riflette nella modalità comportamentali che vedono i soggetti sempre più tesi alla solitudine. Al ritiro.
L’utilizzo suppletivo dei mezzi di comunicazione informatici ha snaturato l’intima dualità del legame, costringendolo alla presenza di elementi che diluiscono la vicinanza e il senso dell’altro: inevitabilmente il computer, il telefono, gli schermi, vengono avvertiti come elementi intrusivi, terzi incomodi che svigoriscono il contatto diretto nello stesso momento in cui provano a costruirlo: la percezione che ci sia un’interfaccia, tra il Sé e l’altro, dà l’impressione che al rapporto si sia aggiunto un fattore invasivo, incistato nella dimensione egoica fin tanto da modificarne le percezioni.
Il corpo è stato sostituto da un’immagine proiettata sullo schermo, e i pochi contatti relazionali sono consentiti solo attraverso l’utilizzo di strumenti di protezione, posti come filtro o linea invalicabile in grado di far capire quante e quanto grandi distanze questo virus abbia contribuito a creare. La stessa mascherina, ponendosi sul volto fin tanto da nasconderne i tratti distintivi, mortifica il senso dell’identità, creando una dimensione soggettiva omologante che incrementa il senso di isolamento e diffidenza.
Sempre meglio di niente, viene da dire, dato che l’alternativa sarebbe ben meno appagante. Ma il prezzo si fa sentire, sul breve e lungo termine: Il COVID-19 ha disegnato una situazione traumatica che sta costringendo a sperimentare esperienze di lutto e di perdita. Lo sforzo adattivo alla realtà, pur presente in ciascuno, subisce differenziazioni basate sulla personalità, sulle esperienze maturate e sulla capacità di resilienza del singolo, e in molti casi l’impatto con la psiche non si rivela di facile gestione, soprattutto per quei soggetti penalizzati da situazioni di solitudine, di vuoto affettivo o di patologie pregresse.
Proprio in queste persone, definite fragili, la risposta allo stimolo stressogeno ha manifestato la propria disfunzionalità a mezzo di meccanismi di difesa spesso immaturi (Freud, 1936), e dunque inadeguati ad un progetto di ripresa e resilienza. Negazione, meccanismi schizoidi, dissociazione, scissione, convinzioni paranoidi, sono alcuni degli strumenti psichici con cui l’Io sta cercando di dominare impulsi ansiogeni continui e reiterati, e dunque di far fronte a situazioni di instabilità che hanno portato alla deriva il senso di continuità esistenziale, interrompendolo bruscamente.
La diffusione di un’oscura ambivalenza spinge alla costruzione di una realtà sincretica, in cui le diverse scelte, i diversi obiettivi e i differenti ruoli hanno assunto una posizione dicotomica. La scissione risponde al richiamo di un’emergenza regressiva con cui combattere il senso di incertezza e creare dimensione valutative inconfutabili, in cui esiste soltanto il tutto buono e il tutto cattivo, il giusto e lo sbagliato, il colpevole e l’innocente. E proprio in questa suddivisione, estrema e per certi aspetti forsennata, si ricerca un possibile effetto salvifico che non conceda spazio alla distruttività del dubbio.
La limitazione del contatto e il sistema di attaccamento
Bowlby (1969) ha dimostrato come l’attaccamento rientri tra i sistemi motivazionali innati e biologicamente predisposti nell’essere vivente. La sua funzione è nello specifico volta ad ottenere la vicinanza fisica di un soggetto reputato in grado di difenderci, in tutti i casi in cui viene avvertita una situazione di pericolo da cui si potrebbe ricevere detrimento.
Il bambino ricerca il genitore sin dalle prime fasi della vita, al fine di garantire non soltanto la propria sopravvivenza, ma altresì di sentirsi amato e protetto. Sensazione rassicurante e confermante del Sé che può essere ottenuta anche e soprattutto attraverso una prossimità corporea che annulla la distanza destando quella sensazione di calore capace di attivare sensazioni di rilassamento e sicurezza. Già Harlow (1959) aveva dimostrato l’importanza del senso di protezione che la vicinanza corporea si mostra in grado di trasmettere.
Il cucciolo di scimmia rhesus coinvolto nel suo esperimento, pur avendo la possibilità di restare tra le braccia di una madre di fil di ferro dotata di un biberon colmo di latte, preferiva passare tutto il suo tempo in braccio ad una madre di peluche, il cui calore era maggiore e maggiormente percepibile. La madre in fil di ferro veniva utilizzata soltanto come fonte di alimentazione: ma non appena la piccola scimmia aveva terminato di abbeverarsi al biberon, ella veniva di nuovo abbandonata in favore della mamma peluche. Ciò sta a dimostrare quanto il bisogno di vicinanza affettivo sia intenso sin dalla nascita, e come la sua gratificazione risulti indispensabile alla sopravvivenza, come accade con i bisogni fisiologici.
Ma proprio in un momento in cui il bisogno di affetti è maggiore, e la percezione di pericolo è imperante, il sistema motivazionale di attaccamento è costretto a subire una costante de-attivazione. Uno tra i primi provvedimenti conseguenti alla diagnosi positiva è infatti l’isolamento del paziente e di tutti coloro che hanno avuto un contatto con lui. Scattano le quarantene, gli ammalati ricoverati non possono ricevere neppure le visite dei propri cari, ma sono costretti a trascorrere una degenza, spesso lunga e sofferta, assolutamente isolati nei reparti dedicati alla cura del virus.
Stati di isolamento non possono che mostrarsi uno stimolo stressogeno in grado di indebolire ulteriormente il sistema immunitario, direttamente deputato nella prevenzione e nella difesa dal virus e anche nella lotta allo stesso, una volta avvenuta la contrazione dello stesso. La psiconeuroimmunologia ha dimostrato quanto stretto risulti il legame tra un buon funzionamento immunitario e una dimensione emotiva funzionale.
Al contempo la psicologia evolutiva evidenzia quanto dannose possano risultare, ai fini del corretto svolgimento del processo maturativo, i vuoti relazionali cui i bambini sono quotidianamente costretti a far fronte, senza avere le capacità emotive e cognitive per comprenderne pienamente il senso.
Sono numerosi i lutti con cui le nuove generazioni hanno dovuto obbligatoriamente familiarizzare, in tempo di COVID, a partire dalle lezioni scolastiche, radicalmente mutate, ove non del tutto sospese.
Con quanto dispiacere vediamo le aule scolastiche-in quelle poche scuole che possono ancora permettersi lezioni in presenza- popolate di alunni distanti gli uni dagli altri, con i banchi disposti singolarmente e il volto coperto da mascherine che aumentano il senso di lontananza reciproca. Nuove norme hanno preso il posto del libero divertimento, in cui ci si poteva toccare e rincorrere, e in cui la pelle, lungi dal costituire un rischio di contagio infettivo, era uno strumento di esplorazione e di comunicazione emotiva. Lo stesso concetto di gruppo ha perso ogni connotazione evolutiva e relazionale, tanto da venir decurtato persino del proprio significato originario e sostituito con il termine assembramento: definizione che è sufficiente, da sola, a destare un allarme collettivo e una necessità di immediata repressione.
E se gli adulti, con una buona dose di nostalgia, possono almeno ricordare certe modalità di vicinanza di cui hanno potuto godere, lo stesso non vale per i giovani d’oggi, di colpo privati dell’accesso ad una relazionalità corporea così essenziale per la formazione del Sé, la cui assenza darà luogo ad vuoto evolutivo potenzialmente dannoso.
Il corpo per sé
Il corpo rappresenta il campo di battaglia in una lotta tra pulsioni contrapposte, aggressività inespresse ed emozioni non simbolizzate, tipiche di un tempo in cui la paura, non disponendo di un tempo di rielaborazione adeguato, viene incorporata come un elemento beta, e si trasforma in un elemento invasivo, non digerito, refrattario ad ogni tipo di metabolizzazione psichica (Bion, 1967). L’iperinvestimento somatico viene utilizzato come mezzo di conferma esistenziale e di regolazione emotiva, vissuto come un appiglio al quale aggrapparsi mentre tutto intorno è soggetto a minacciose e frastornanti modifiche.
Da qui il continuo monitoraggio dei sintomi corporei, richiesto da esigenze inter e intra individuali sempre più pressanti: l’accesso ai luoghi pubblici è consentito solo in assenza di temperatura elevata, i tamponi si susseguono con finalità preventiva e diagnostica, e ciascuno di noi, nel timore di aver contratto il virus, è pronto ad allarmarsi al primo sintomo sospetto. Ma uno stato di buona salute assume anche un significato di lasciapassare sociale, di nulla osta allo svolgimento di attività e di spostamenti, in assenza del quale ci si può soltanto rinchiudere tra le pareti domestiche, ostaggio di quarantene dal vago sapore stigmatizzante, o altrimenti “scomparire” all’interno di reparti ospedalieri inaccessibili ai non malati, dove i volti e le identità si disperdono dietro le mascherine, e il Sé si fa quanto mai vulnerabile.
Il paradosso è che, ad una grande attenzione verso il Sé somatico, fa da contraltare la mortificazione di quello relazionale; nel tentativo di difendere la dimensione biologica del corpo è questo stesso a venir disconosciuto nelle sue connotazioni naturali, nelle sue necessità imprescindibili: la componente somatica viene protetta e tuttavia “sconfessata”, in una sorta di negazione psicotica che mentre afferma una realtà ne disconosce l’esistenza (Freud, 1927).
Il corpo non è più mezzo di incontro e condivisione, ma è per Sé soltanto. È un mezzo di isolamento, con il quale abbiamo persino paura di relazionarci, perché può rivelarsi fonte di pericolo. Può comunicare la presenza del contagio. Può spingerci a ricordare che quello stesso corpo che non possiamo utilizzare per raggiungere l’altro rischia di allontanare anche dal Sé, rendendolo ostaggio di una dimensione fantasmatica in cui la realtà prende la sembianze di un percetto allucinatorio.
Possibili rischi e auspicabili resilienze
Certe situazioni di stanno normalizzando: condotte che da mesi ripetiamo ricorsivamente stanno diventando un’abitudine, una prassi che ha saturato ogni nostra risorsa percettiva e cognitiva, diventando il solo elemento discriminante. Il rischio è che tutto ciò finisca col tramutarsi in un rifugio autistico in cui le emozioni vengono negate, frenate e infine ibernate, e costruisca intorno a noi una capsula protettiva che serva ad isolare, più che a proteggere. A scarnificare la corporeità delle relazioni più che ad evitare il rischio di un contagio, dissolvendo il valore esplorativo e affettivo del corpo, a creare una irrimediabile non comunicabilità tra Sé somatico e Sé relazionale.
Circostanze d’emergenza -ab origine definite provvisorie- rischiano di impattare in maniera duratura con tradizioni culturali consolidate, lasciando una traccia indelebile. Eppure la voglia di tornare a quella normalità, che oggi appare straordinaria, è grande e crescente.
Nell’attesa ci stiamo affidando al pensiero creativo: a quella capacità di divergere dalla contingenza attuale quel tanto necessario a smussarne gli angoli, a stemperarne le asperità e i limiti. Come spesso avviene in situazioni di estrema privazione di uno stimolo, quello stimolo stesso torna a manifestare con cogenza la propria necessità espressiva. È dunque possibile che la pandemia il virus ci abbia insegnato l’importanza della vicinanza reciproca, forse prima ignorata o misconosciuta nel suo effettivo valore.
La necessità di incontrare l’altro ha potenziato altri canali di contatto, grazie ai quali è stato possibile creare una vicinanza fantasticata, che anche senza il supporto dello stimolo tattile regala il calore salvifico della vicinanza. Abbiamo cercato di dar vita ad un pensiero flessibile e resiliente, ponendolo come una sorta di compromesso tra il prima e il dopo, uno spartiacque con cui stemperare questa inattesa dicotomia tra sicurezza e contatto, tra relazione con l’altro e salvaguardia del Sé.
Le soluzioni suppletive hanno tamponato, più o meno adeguatamente, inattese emergenze di indubbio impatto socio-emotivo.
Ma per non rendere questa lontananza dall’altro un’autentica prigionia interiore gli obiettivi da perseguire sono ancora tanti. In primo luogo quello di combattere le emozioni parassite, che vivono a spese delle nostre risorse positive compromettendone la produttività. E dunque guardare in avanti e non perdersi d’animo, dando spazio a speranze realistiche, a dolori mai troppo distruttivi, a distanze non definitive, ad ipotesi di ripresa flessibili e ostinate.
Credere che questa stasi di intenti e attività non sarà definitiva, ma reputarla un periodo di attesa per tempi più costruttivi, un momento di proficua riflessione da dedicare alla costruzione di progetti futuri, non soltanto lavorativi, ma anche esistenziali. Vivere il tempo di crisi come possibile tempo trasformativo, capace di modificare l’attuale in vista del futuro, creando nuovi significati e valori, mobilitando risorse cognitive e relazionali in grado di renderci qualcosa di nuovo e possibilmente migliore. Accettare il presente in ogni sua forma, e saperne cogliere quella componente di attesa che lo rende vivo, malgrado l’immobilità apparente.
Ma soprattutto non cedere al dispotismo dell’isolamento: raggiungere l’altro nonostante gli spazi di sicurezza è la sfida di questo tempo. Trovare canali di contatto ulteriori, in grado di creare legami e reti di relazioni con modalità prima impensabili. Per colmare la distanza può bastare uno sguardo, un sorriso, talvolta il calore di una voce amica. È il solo abbraccio di cui possiamo giovarci in questo momento, ma abbiamo il diritto e il dovere di non farne a meno.
Affinché l’isolamento emergenziale non si tramuti in una spinta motivazionale da assecondare anche dopo la pandemia, e stare distanti non implichi anche l’allontanarsi l’uno dall’altro. Affinché il senso di protezione dalla malattia non divenga un’esigenza parossistica di difesa del corpo, e dunque della materialità, volta a sopravvalutare una dimensione in cui la sopravvivenza fisica è la priorità saliente, da proteggere a spese di un mutismo relazionale in grado di mettere a repentaglio la stessa sopravvivenza psichica.