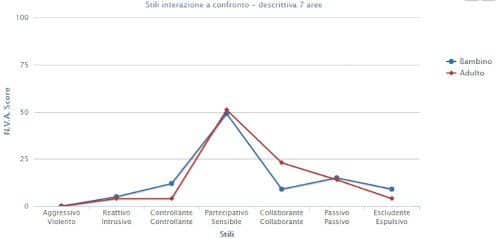
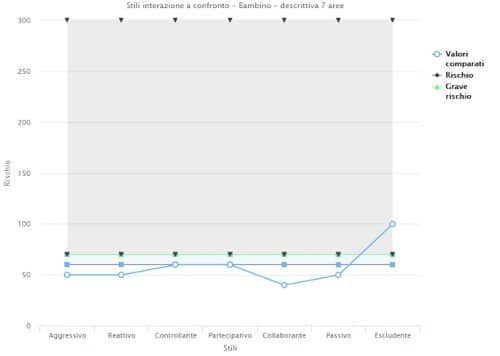
Lucia, una storia di depressione vissuta all’ombra del vulcano – Un caso clinico trattato con la Terapia Metacognitiva Interpersonale.
I pazienti affetti da HIV presentano livelli di depressione almeno doppi rispetto alla popolazione non infetta, con un tasso più alto nella popolazione femminile. I pazienti, tra il 4 e il 14% dei casi, mostrano un disturbo grave ed almeno il 30% di essi presenta segni di depressione.
Da un punto di vista psicologico e sociale, cancro ed infezione da
HIV presentano diversi punti di contatto, sia a livello individuale che collettivo. A livello individuale entrambe le condizioni possiedono un carattere disumanizzante, poiché determinano una trasformazione dell’individuo e ne intaccano la propria dignità come persona. I significati della perdita dei propri ruoli e delle proprie funzioni, della minaccia e della sofferenza rappresentano infatti il denominatore comune delle due patologie. A livello collettivo, entrambe evocano angosce legate all’incontrollabilità e alla minaccia. In entrambi i casi, Il corpo può subire importanti alterazioni legate alla malattia stessa o alle terapie, con conseguenti modifiche della propria immagine corporea e cambiamenti importanti dei significati che a quelle parti del corpo vengono dati.
Ciò può avere ripercussioni su altre aree dell’esistenza, intaccando la propria identità temporale, lavorativa, familiare e sociale. A queste corrispondono importanti significati relazionali, poiché la malattia modifica il modo col quale la persona si percepisce rispetto agli altri e da questi è a sua volta percepita. A questo livello la malattia influenza enormemente la percezione che ciascuno ha di far parte del contesto nel quale vive. Il mantenimento di sentimenti di integrazione e appartenenza viene messo in pericolo a scapito di sentimenti di solitudine ed emarginazione che emergono in maniera tumultuosa.
Diversamente dalle patologie neoplastiche, all’infezione da HIV si associano significati diversi che si legano strettamente ad alcune variabili tipiche dell’infezione: le sue modalità di trasmissione, le sue caratteristiche cliniche e le sue conseguenze. L’infezione, tra l’altro, si è presentata come epidemia, quindi con un significato di diffusione e di contagio che ha indotto sensazioni generalizzate di pericolo nella popolazione e, di conseguenza, di bisogno di emarginare la fonte del pericolo. Inoltre, le modalità dell’infezione, specialmente agli inizi della diffusione del fenomeno, quando i gruppi colpiti (o, come venivano definiti, “a rischio”) erano gli omosessuali e i tossicodipendenti, ha determinato risposte sociali estremamente marcate di ostilità, discriminazione e ghettizzazione verso i soggetti sieropositivi.
In questi casi il paziente veniva in qualche modo considerato responsabile diretto della propria condizione.
HIV e Depressione
Nonostante la vastità delle opzioni terapeutiche a disposizione, la depressione rimane il più comune disturbo psicologico tra i pazienti affetti da HIV. I livelli di depressione fra questi soggetti appaiono essere almeno doppi rispetto alla popolazione non infetta: dal 4 al 14% dei pazienti mostra un disturbo grave ed almeno il 30% segni di depressione. La presenza di una condizione depressiva va attentamente indagata sul piano clinico, in quanto essa è risultata associata a:
- più rilevante immunodepressione
- accelerata progressione di malattia (il paziente depresso è un paziente scarsamente aderente al trattamento e la bassa aderenza è una delle principali cause del fallimento terapeutico)
- aumentata disabilità
- minore sopravvivenza
- più elevata probabilità di morte
Di particolare interesse appare la correlazione fra depressione e sesso femminile. Già nella popolazione generale la percentuale di donne affette da depressione è doppia rispetto agli uomini, fra le donne sieropositive è quattro volte più elevata rispetto alle donne sieronegative (19% vs 5%). La presenza di sintomi depressivi fra le donne HIV positive è stata associata all’età compresa fra 30 e 50 anni, all’uso di sostanze stupefacenti, ad un basso reddito o all’appartenenza a minoranze etniche ma anche a condizioni cliniche quali una bassa conta dei linfociti CD4 o una viremia rilevabile o un trattamento terapeutico subottimale. Le donne HIV positive con elevati livelli di depressione hanno, infatti, minore probabilità di assumere la HAART e vanno più frequentemente incontro ad un outcome sfavorevole, spesso per situazioni cliniche non correlate all’infezione da HIV. La premorienza è addirittura doppia rispetto a donne con assenza o intermittenza di sintomi depressivi, anche in assenza di diagnosi di AIDS.
Un recente studio indaga la relazione tra il “silenzio su di sé” (inteso come evitamento della disclosure e quindi inibizione dei propri bisogni nelle relazioni interpersonali), fattori socioeconomici (istruzione, impiego e reddito) e resilienza in un campione di donne con HIV. Le donne con punteggi più bassi sul “silenzio su di sé” hanno riportato una resilienza significativamente maggiore rispetto alle donne con punteggi più elevati. Sebbene l’occupazione sia significativamente correlata ad una maggiore resilienza, il silenzio tende a predire la resilienza al di là dei contributi di occupazione, reddito ed istruzione (Dale et al., 2014). I risultati suggeriscono che gli sforzi di intervento e prevenzione mirati a ridurre il silenzio delle donne, l’inibizione dei loro bisogni e aspettative nei confronti degli altri siano strumenti preziosi per progredire verso il benessere e la realizzazione di sé, nonché promotori di opportunità lavorative.
In pazienti HIV + il riscontro di un disturbo della personalità è piuttosto frequente (20-40% dei casi). È stato dimostrato che una diagnosi psichiatrica a questo livello si associa a una più elevata prevalenza di disturbi depressivi in soggetti HIV +. Nei pazienti con tale disturbo il rischio di sviluppo di manifestazioni psicopatologiche successivamente all’infezione viene aumentato di circa sei volte e si correla ad una netta riduzione del livello di funzionamento soggettivo del paziente nel condurre la propria esistenza. Inoltre la depressione risulta associata a comportamenti a rischio quali sesso non protetto e si associa spesso ad assunzione di alcol. Nei pazienti sieropositivi il disturbo depressivo è fortemente associato ad aumentato rischio di mortalità per malattie cardiovascolari (Parruti et al., 2013). Aspetti psicologici possono agire sulla salute cardiovascolare sia attraverso meccanismi fisiopatologici, sia indirettamente in quanto si associano all’adozione di stili di vita nocivi per la salute come vita sedentaria, fumo, alcol, squilibri alimentari. Nella maggior parte degli studi presi in esame, i pazienti affetti da depressione dichiaravano che la malattia medica aveva esasperato tematiche legate alla colpa, alla vergogna, al senso di solitudine e stigma percepito.
I principali interventi
Markowitz (Markowitz et al.,1998) ha condotto un trial randomizzato di 16 settimane su 101 pazienti sieropositivi con diagnosi di depressione. I soggetti sottoposti a psicoterapia interpersonale hanno ottenuti maggiori benefici rispetto agli altri gruppi. Carrico e colleghi (2006) hanno visto che la combinazione di psicoterapia cognitiva e training sull’incremento dell’aderenza alle cure mediche dava ottime risposte in termini di riduzione della sintomatologia depressiva e conseguentemente una riduzione del rifiuto della terapia antiretrovirale.
La Terapia Metacognitiva Interpersonale (TMI), principalmente sviluppata per trattare i disturbi di personalità e le condizioni sintomatiche ad essa associate, è stata applicata con successo al caso di una paziente sieropositiva con disturbo borderline e dipendente di personalità, con ottimi risultati ottenuti in termini di remissione della sintomatologia post-traumatica e riduzione dello stigma (Dimaggio et al.,2016). Rispetto alla Terapia cognitiva Standard, la TMI pone un’attenzione fondamentale alle disfunzioni metacognitive dei pazienti.
Sulla base dell’assunto che uno dei nuclei patogeni della personalità sia la difficoltà ad identificare gli stati mentali e utilizzare tale conoscenza per risolvere problemi o conflitti psicologici e interpersonali, la Terapia Metacognitiva Interpersonale ha sviluppato una serie di tecniche specifiche e di modalità di lavoro sulla relazione terapeutica atte a promuovere la metacognizione.
Recentemente è stata anche applicata con successo al caso di un uomo con sarcoma di Kaposi, neoplasia opportunistica AIDS correlata che, nonostante la gravità della situazione clinica non era aderente alla terapia antiretrovirale. Il paziente era anche affetto da un disturbo di personalità grave (Sofia et al., 2017). La Terapia Metacognitiva Interpersonale è stata adattata al caso clinico al fine di migliorare l’aderenza al trattamento e di ridurre i criteri diagnostici del disturbo di personalità.
La storia di Lucia
Illustriamo di seguito, in forma narrativa, il caso clinico di una paziente sieropositiva affetta da disturbo paranoide di personalità e scarsamente aderente alla terapia antiretrovirale.
Lucia è guidata nella vita di relazione da un insieme di aspettative definiti “schemi interpersonali”, dei quali non è consapevole e che mette in atto in modo automatico, su come gli altri risponderanno ai suoi desideri, speranze e bisogni.
In termini di formulazione condivisa del caso, terapeuta e paziente arrivano a capire che: Lucia si sente vulnerabile ma teme l’abuso e l’inganno e tende ad interpretare il comportamento altrui come segnale di minaccia. Per gestire il senso di paura e vulnerabilità utilizza coping disfunzionali quali la diffidenza, la fuga, l’isolamento talvolta attacchi verbali accompagnati da una maschera forzata oppure da silenzio ostentato. Questi comportamenti amplificano la rabbia e la costante paura dell’altro, con il conseguente sviluppo di un disturbo depressivo grave che ha portato all’interruzione della terapia antiretrovirale.
In corso di terapia, la paziente è stata aiutata a formare una metarappresentazione in cui riconoscere che la sua credenza di essere danneggiata può essere parzialmente vera, ma riflette anche uno schema in cui si vede umiliata e sottomessa. Nella storia descritta, gli schemi si fondano sulla figura materna percepita come tirannica e su vissuti traumatici di violenza protratta dai propri partner oltre che per l’incontro con un virus vissuto come “potente e minaccioso”. Attraverso la relazione terapeutica, la paziente si sentirà compresa ed incoraggiata, imparerà a riconoscere i propri schemi interpersonali e sarà portata a valorizzare le parti di sé che funzionano, riconoscendo i propri punti di forza.
Tra gli aspetti tecnici citati, anche guided imagery, rescripting e role play utilizzati con l’obiettivo di modificare gli schemi all’interno dello spazio mentale. Nelle ultime fasi della terapia, la paziente riuscirà ad affrontare con serenità anche uno dei nodi più importanti della vita di questi pazienti: la comunicazione della propria sieropositività ai figli.
L’arrivo di Lucia è preceduto dalla telefonata di un collega infettivologo : “O la paziente è all’ennesima resistenza alla terapia antiretrovirale o mi prende clamorosamente in giro e la terapia non la prende. I suoi esami peggiorano, mi preoccupa. Lei non mi dice nulla. Ci vuoi parlare tu?”
Lucia entra in ambulatorio ridendo, grandi occhi scuri come il cappotto che indossa. Cappotto lungo, portato in pieno Maggio di una afosa mattina catanese. Lucia ha 50 anni ed è sieropositiva da 16 anni. Sul volto i segni evidenti di una dermatite seborroica.
Il cappotto indossato anche in estate “la protegge – lei dice- dalla pioggia nera di cenere vulcanica… Questa terra sottile vomitata dall’Etna è più insidiosa di quello che si pensa. E poi mi fa male alla pelle. Insomma….è difficile la vita sotto il vulcano, ti senti sempre sotto minaccia”.
I nostri primi incontri sono caratterizzati da un ostentazione della sua “onnipotenza”, della sua capacità di “fottere la vita”, nonostante le difficoltà.
Mi racconta che a 14 anni scappa di casa con il primo corteggiatore, a 15 anni ha la prima bambina, a 16 la seconda, a 17 ha la terza bambina.
“Lui rapinava ma io non lo sapevo! Ma se li beveva tutti i soldi che rubava… sempre ubriaco fradicio era. Ma io avevo 3 bambine piccole, dove dovevo andare?”. Lucia non ha una narrativa che mette in evidenza dettagli intimi, non accede alle emozioni, sputa fuori eventi in cui è protagonista ai limiti della legalità. Nelle prime sedute non parla mai della sua malattia, vuole parlare di una “storia burocratica”, una vicenda con la vecchia datrice di lavoro a cui faceva le faccende domestiche. Era la seconda volta che le capitava di voler denunciare le persone presso cui lavorava.
La sua narrazione è confusa e frammentata, caratterizzata da sottili attacchi anche nei confronti della terapeuta. “E certo che la devo denunciare, di me se ne approfittano tutti….. ma ora lo vedrà cosa sono in grado di fare. Io senza avvocato cammino. Io, se decido di andare da un magistrato, ci vado da sola e ci so parlare meglio di lei che è laureata e meglio di qualsiasi altro avvocato”.
Difficile interromperla, difficile fermarsi a focalizzare le emozioni durante la seduta. Difficile stabilire un’alleanza terapeutica.
“Come quella volta che da quel prepotente me la sono cavata da sola. Era proprietario di un locale e non pagava lo stipendio a mio marito da sei mesi…. Io avevo tre bambine piccole… ci sono entrata con la macchina dentro il locale, gli ho rotto tutte le vetrate al bastardo…. Poi è venuto a suonarmi a casa e mi ha chiesto se volevo essere la sua femmina. Ha capito dottoressa? Mi ha dato lo stipendio di mio marito direttamente nelle mani. Mi ha detto che non lo pagava perché si beveva tutto l’alcool del locale (il marito di Lucia era il cuoco del locale). Ma cosa le dovrei raccontare? Che mio marito stava con la peggio puttana di Catania, la più “viziosa”, lo sapevano tutti tranne io”.
Mentre parla scoppia a ridere e poi sembra trattenere il pianto ma scoppia a ridere più forte.
Il terapeuta TMI è un clinico attentissimo alla mimica facciale del paziente. In particolare, quando un’espressione nel volto del paziente cambia repentinamente o viene soffocata è bene segnalarla tempestivamente per permettere al paziente di individuare con maggiore precisione il pensiero collegato al suo stato emotivo. La fermo un attimo per chiederle cos’era quell’espressione subito dopo la risata, se stava per piangere… Nel caso di Lucia, la segnalazione dell’emozione è servita anche ai fini dell’alleanza terapeutica poiché la paziente si è sentita guardata con attenzione, e ha rivelato uno dei principali nuclei del suo schema interpersonale.
“Dottoressa, sorriso fuori e buio dentro. Questa è Lucia!… Gli altri godono se io mostro il mio buio dentro, non lo posso fare vedere a nessuno. E meglio non dire niente e non fare vedere niente. E poi da quando ho saputo come sono…. Non posso essere più felice…Grazie a mio marito, ai suoi divertimenti. Dopo aver fatto una rapina, lo misero dentro a Favignana, io non ci andavo a trovarlo… Avevo 3 bambine piccole… E poi non lo volevo più… E mia madre mi diceva: “non si lasciano i mariti in carcere”… sempre lei ha deciso quello che si doveva fare. Un giorno mi arriva una lettera a casa, era lui. Mi scriveva: fatti le analisi, sono sieropositivo”.
Lucia ride e poi vorrebbe piangere. “Il giorno che ho fatto le analisi… il suo collega infettivologo balbettava, non sapeva come dirmelo e c’era mia madre a fianco che mi ripeteva: una cosa è certa, ora a tuo marito non lo puoi lasciare più, ora chi ti prende a te? Sei malata, sei una donna finita. Il dottore era in collera, io sono scappata. Non mi sono più presentata per anni… la terapia l’ho cominciata dopo… Ma io non sono qui per parlare. Sono qui perché voglio denunciare la mia ex titolare, lei mi può consigliare in questo senso oppure no?”
Le dico che sono qui per aiutarla e cercheremo di capire perché si sente nelle condizioni di voler denunciare.
“Mi ero fidata della mia titolare, le avevo confidato che mi avevano tolto l’utero e che mi ero sentita sola…Le mie figlie non sono neanche venute a trovarmi nel post-operatorio, eppure io le ho amate tanto. Il pomeriggio dopo mi trovavo a casa sua come sempre a fare le faccende domestiche. Suona suo fratello alla porta, lo faccio accomodare. In un secondo mi sono girata ed era nudo. Mi è saltato addosso e mi ha detto: so che adesso ci possiamo divertire. Ha capito? Me l’ha mandato lei a suo fratello. Quando mostro il mio buio gli altri se la godono sempre”.
Adesso piange disperata: “Non ne posso più, Lucia è stanca… di vivere contando solo su se stessa. A che serve parlare, a che serve prendere la terapia…. E’ meglio accelerare questa agonia, e mettere fine a tutto”.
A Lucia la maschera e la risata ostentata servono per “nascondere il buio dentro che non si può mostrare se no gli altri godono”, però mentre si narra lascia trasparire una mimica che copre il pianto. Farle notare quello che vedo mi permette di accedere alle sue emozioni e di parlarne in seduta. Attraverso la relazione terapeutica, Lucia si sente capita e parla di disperazione, angoscia, caduta nel baratro e desiderio di morte ogni volta che pensa al suo corpo “invaso” da uno straniero. Invasore che l’ha derubata della sua bellezza (la mia pelle adesso fa schifo) e della sua femminilità (questo coso mi ha reso l’utero marcio e io non sono più neanche donna). Non è più possibile godere, avere una vita facile, avere una vita affettiva. Il virus, mai nominato da Lucia, ha portato via con sé le sue attitudini sane e cioè la spensieratezza, la voglia di giocare, di farsi bella, di amare ed essere amata. Attorno a lei un mondo che la pone “vittima” di impostori (le persone presso cui lavora), stalker (gli uomini che incontra), truffatori (commercianti) e ancora una fauna di gente violenta, manesca e approfittatrice a cui si può rispondere solo con l’ostentazione della risata, con tentativi di attacco ma soprattutto con fughe e nuovi isolamenti per non farsi schiacciare ulteriormente e vivere sempre più ai margini.
La storia di Lucia è davvero piena di violenza.
Lo mostrano le memorie autobiografiche che riporta in seduta dopo aver riconosciuto le sue reali emozioni, memorie in cui ad essere quasi sempre protagonista è innanzitutto la madre, descritta come tirannica e ingiusta. Madre che non le concederà l’ultimo saluto alla salma del padre a cui Lucia è particolarmente legata, il giorno del suo tredicesimo compleanno. Evento traumatico che la segna irrimediabilmente costringendola ad una lettura della mente degli altri assolutamente non flessibile.
“Mio padre è morto quando avevo 13 anni. Il buio nero, quello di cui parlavo prima, è iniziato lì.
Lo sa cosa ha fatto mia madre? Io avevo 7 fratelli che accudivo… lei lo sapeva che avevo un debole per mio padre… Quando mio padre è morto, tutti i miei fratelli lo hanno salutato. Mi ha chiuso in una stanza e mi ha detto che non potevo vederlo. Lo sapeva che ero la preferita, che lo amavo da morire, che avrei passato tutta la notte a baciare la salma… Ma non me l’ha fatto vedere. Quando mostro la mia debolezza, il mio buio oppure il mio bisogno di cure.. l’altro ci gode e mi pugnala apposta. Anche quando ho saputo la diagnosi e sono andata a vivere da mia madre… Separava le posate e non toccava mai il mio bicchiere e mi diceva sempre: e ora chi ti deve prendere a te che sei ridotta così. E allora sono andata via con un nuovo compagno, ed è nato Francesco.
Ma il papà di Francesco, quando vivevo a Torino mi picchiava, lavoravo solo io e mi veniva a picchiare anche nel locale in cui lavoravo. E allora qualche anno fa sono scesa di nuovo a Catania…”
Dalla narrazione di Lucia sembra che la madre abbia proprio approfittato della sua debolezza per il padre e del suo momento di dolore per punire la sua preferenza ed impedire solo a lei tra tutti i figli di poter dare l’ultimo saluto al padre. E’ un dolore subito prendendo a calci la porta dietro cui era stata chiusa, è un dolore misto ad impotenza e rabbia, mai raccontato prima.
Da qui l’impossibilità nella sua vita di poter mostrare il buio, il suo dolore agli altri… “perché se mostri il buio gli altri godono”. Così come tutte quelle volte che la madre, dopo la notizia della sieropositività, la fa entrare nella sua casa, ma separa le sue posate, incellofanando tutto quello che ha a che fare con Lucia. “E io mi sentivo umiliata e schiacciata, impossibile per me riprendere il gusto di vivere.”
Durante i mesi siamo riuscite a fare luce sulle emozioni, a comprendere gli schemi principali legati ad una vita piena di violenza e siamo riuscite a compiere quella che in Terapia Metacognitova Interpersonale viene definita “Formulazione condivisa del funzionamento”.
Lucia desidera ancora essere amata e protetta. Negli anni, questa speranza è stata velata dalla paura dell’altro, capace di approfittare di lei, in genere teso ad umiliarla e sottometterla. A questo punto lei si è percepita “fragile” ed ha reagito agli eventi della vita con diffidenza e frequenti ritiri sociali (poca fiducia persino nell’infettivologo che la segue da anni, a cui non ha dichiarato la sua scarsa aderenza alla terapia antiretrovirale, saltando spesso anche gli incontri ambulatoriali). Altre volte ha disprezzato e minacciato anche lei per sentirsi più forte, ma è stato in corso di terapia che ha capito che il suo desiderio poteva essere ascoltato, poteva parlare del suo dolore senza angoscia, senza quel terrore di essere pugnalata nel momento di maggiore vulnerabilità. Le chiedo se vogliamo provare a portare questa speranza anche fuori dalla nostra relazione per osservare meglio, adesso e con nuova consapevolezza quella che abbiamo definito “fragilità”… quel buio dentro…L’evento della morte del padre torna spesso nei nostri incontri. Quell’impossibilità dell’ultimo bacio, impedito dalla tirannia della madre e dalla ferocia della morte.
Le propongo l’ascolto di una canzone in seduta. Una canzone scritta propria da una nostra concittadina. Si chiama “L’ultimo bacio”, ed è una ballata malinconica, racconto di un addio.
Il brano nasce dalla paura di una Carmen Consoli bambina che, in rapporto di franca ostilità con la madre, immagina di essere abbandonata dal padre, suo unico compagno di giochi con il quale già da piccola condivideva la passione della chitarra. Come sottofondo della scena, il fischiare del vento sembra una sinfonia di violini. Il brano cita un verso del pezzo Piove (mille violini suonati dal vento…), portato al successo da Modugno, che era proprio il brano cantato dal padre di Carmen, quando la salutava la mattina prima di recarsi al lavoro.
Il brano le piace, e sente una “sorta di consolazione. Ma allora soffriva anche lei come me?”
Le propongo, se vuole farlo in seduta, insieme a me di scrivere un finale diverso alla sua storia…. Quell’ultimo bacio al padre, lo può dare adesso se riusciamo a immaginare di essere dinnanzi a lui rievocando quella scena di tanti anni fa.
Lucia riesce a farlo, immagina di essere chiusa dentro la stanza ma stavolta di essere aiutata ad uscire dai suoi due fratelli minori. Immagina di avvicinarsi al padre, sempre scortata dai fratelli che la proteggono e di salutarlo come desiderava. Intanto la madre rimaneva “piccola, a guardarmi in lontananza”.
I mesi passano, il legame con il figlio Francesco la tiene fortemente ancorata alla vita. Lucia comincia a dare un nome alla sua malattia, riconosce che è importante assumere costantemente la terapia. Inoltre, è più serena.. c’è un altra buona notizia…Il padre di Francesco non la disturba più, l’hanno arrestato solo in questi giorni, per una denuncia per maltrattamenti che lei aveva sporto contro di lui circa 10 anni fa quando ancora vivevano a Torino (“
Dottoressa, lo Stato ce l’ha fatta a darmi ragione…dopo 10 anni!”).
“E’ successa una cosa nuova. C’è un “picciotto” del mio quartiere che lavora in pescheria che ogni tanto mi chiede di prenderci un caffè a casa mia. Ho la sensazione che sia una brava persona, ma poi penso che vuole penetrare nel mio appartamento per stabilirsi a casa mia e farsi mantenere da me, insomma un altro inganno… Lo so dottoressa, le mie vecchie esperienze …non mi fanno andare avanti. Non ci ho creduto più nella buona fede. Solo che stavolta volevo mettermi in gioco e volevo parlarne con lei per prendere una decisione. Mentre ero fuori casa per lavoro, si è presentato a casa mia. Gli ha aperto Francesco. E’ venuto munito di strumenti, e nell’arco di poche ore ha eliminato tutta l’umidità della casa. A Francesco ha detto che lo sospettava che a casa mia ci fosse tutta questa umidità, visto che mi vede sempre con il cappotto anche in estate. Niente… ha fatto il lavoro e se n’è andato. Io non l’ho incontrato, mi ha mandata a salutare con Francesco. Volevo ringraziarlo. Avevo paura, mi mancava il coraggio. Ieri sono scesa in Pescheria. Via Etnea era invasa di luce e colori, piazza Duomo piena di turisti. Un gruppo di questi ascoltava una guida che raccontava la storia della Cattedrale, dove sono conservati i resti di Sant’Agata! Allora mi sono fermata a guardare”.
“Cosa – ho chiesto io – la guida turistica?”.
“No, quel luogo. Racchiude le spoglie mortali di una donna martire, deturpata per il suo amore. Quel visino così bello, offeso da uomini senza Dio. La conosce la storia di Agata, dottoressa?”
“Certo, una delle prime vittime di femminicidio della storia. Una donna libera.”
“Io ho pensato a quegli uomini”, dice Lucia.
“Cioè, ha pensato a Quinziano e agli altri carnefici?” Le chiedo io.
“No, stavolta no. Ho pensato agli altri uomini. Tutti gli altri. Quei due soldati che ne trafugarono i resti da Costantinopoli per riportarla a casa. Ho immaginato i catanesi che, svegliati nel cuore della notte dalle campane, si affacciavano e con i fazzoletti bianchi dai balconi ne salutavano il ritorno a casa. Ho pensato alla processione, dove centinaia di uomini con un “sacco” bianco portano in giro per la città questa “picciridda” sotto sole e pioggia, percorrendo kilometri spalla a spalla. Gente diversa: avvocati, muratori, disoccupati, per 3 giorni, solamente uomini che sanno amare. Ho pensato che per ogni pezzo di merda, ce ne sono altri cento disposti ad amarti. La vita qualche cosa di buono la restituisce. Ho pensato che questo buono io me lo posso prendere. E così sono scesa in pescheria e sono riuscita a ringraziarlo”.
E’ l’inizio della risalita. Francesco comincia a lavorare in un’autorimessa, e si fidanza con la figlia del portiere del palazzo. Invitano la fidanzata a cena e Lucia cucina per loro. “E’ una ragazza con gli occhi azzurri e limpidi come il mare, ed è innamorata del mio Francesco. Perché Francesco è bello come il sole ed è un ragazzo buono, Lucia ce la fa a fare le cose buone. Me lo sono cresciuto sola a Francesco.. è figlio mio. Dopo cena, abbiamo cantato al Karaoke fino a tardi e abbiamo riso per tutto il tempo. Glielo diciamo a Francesco che sono sieropositiva… Questi farmaci se devo prenderli ogni giorno prima o poi dovrà vederli… Allora mi aiuta a dirlo a mio figlio che sono sieropositiva?”
Lucia ha una nuova abitudine, passeggiare sul lungomare di Catania gustandosi una granita alla mandorla. Jeans stretti mettono in evidenza un corpo ancora giovane. Da questa estate, la polvere lavica mista alla brezza marina arriva direttamente sulla sue braccia scoperte, liberate dalla protezione del cappotto ma senza farle male.