La terapia per il Disturbo da Lutto Persistente Complicato è costituita dal trattamento della sintomatologia del Disturbo da Stress Post Traumatico ampliato con alcune componenti specifiche per il lutto traumatico.
Il Disturbo da Lutto Persistente Complicato (DLPC) viene definito dal DSM 5 (APA, 2014) come la condizione in cui alla perdita di una persona con cui si ha una relazione stretta, l’individuo, manifesta una compromissione psicosociale significativa, anche dopo 12 mesi negli adulti e dopo 6 mesi nei bambini. Tale disagio clinico è dovuto o a una persistente nostalgia della persona persa (Criterio B1), o a un profondo e non gestibile dolore (Criterio B2), o a una forte preoccupazione per la persona deceduta (Criterio B4) o per il modo in cui la persona è deceduta (Criterio B4).
Nonostante si stia registrando un sempre più crescente interesse per bambini e adolescenti colpiti da morte inaspettate e o violente dei propri cari, gli strumenti diagnostici a disposizione per la valutazione di Disturbo da Lutto Persistente Complicato in età evolutiva sono ancora pochi.
Strumenti diagnostici per il Disturbo da Lutto Persistente Complicato
Come è sempre consigliato nell’assessment in età evolutiva, anche nella valutazione iniziale del Disturbo da Lutto Persistente Complicato si dovrebbe includere una valutazione del funzionamento passato e attuale del bambino e della famiglia. In aggiunta, dovrebbero essere valutati l’esperienza e le percezioni del bambino circa il decesso della persona amata, i sintomi di Disturbo da Stress Post Traumatico manifestati dal bambino, e l’influenza di questi sintomi sull’abilità di iniziare il normale processo di elaborazione del lutto (Cohen, Mannarino, Greenberg, Padlo & Shipley, 2002).
E’ necessario premettere che, se per l’infanzia e per l’età adulta il materiale è ampio, per l’adolescenza, proprio per le sue caratteristiche di instabilità e varianza, gli strumenti sono pochi e poco affidabili.
Test di assessment specifici: la sintomatologia traumatica in età evolutiva
Gli strumenti psicodiagnostici disponibili in lingua italiana e standardizzati per la popolazione italiana in tema di disturbi post-traumatici, purtroppo, sono piuttosto carenti e ancor di più per quanto riguarda l’età evolutiva. Tra gli strumenti di valutazione dei sintomi presentati in adolescenza in conseguenza a un trauma abbiamo:
- Trauma Symptom Checklist for Children (TSCC)
Il TSCC (Briere, Elliott, Harris & Cotman, 1995) è uno strumento di self report sul distress post-traumatico e sulla connessa sintomatologia psicologica. È indicato per la valutazione dei minori, dagli 8 ai 16 anni, che hanno sperimentato eventi traumatici, compresi abuso fisico e sessuale durante l’infanzia, vittimizzazioni da parte dei pari (per esempio aggressioni fisiche o sessuali), gravi perdite, nonché l’aver assistito a violenze su altri ed essere stati coinvolti in disastri naturali. Diversamente dai test più specifici, il TSCC valuta le risposte dei bambini a eventi traumatici aspecifici in relazione a differenti domini sintomatologici.
Il TSCC è disponibile in due versioni: quella completa composta da 54 item in cui sono inclusi 10 item che sondano sintomi e preoccupazioni sessuali e la versione alternativa (TSCC-A) con 44 item che non contiene riferimenti a temi sessuali.
Presenta anche due misure di validità per valutare la minimizzazione o l’esagerazione dei sintomi. E’ formato da 6 scale cliniche:
- Ansia: ansia generalizzata, iperattivazione e paure specifiche; episodi di ansia fluttuante e un senso di pericolo incombente
- Depressione: sentimenti di tristezza, infelicità e solitudine; episodi di crisi di pianto; pensieri depressivi come senso di colpa e autodenigrazione; autolesionismo e tendenze suicidarie
- Rabbia: pensieri, sentimenti e comportamenti connotati da rabbia, compresi il sentirsi furiosi, sentirsi cattivi e sentire di odiare gli altri; avere difficoltà nello smorzare la rabbia; voler uralre o far male alle persone; litigare e lottare
- Stress post-traumatico (PTS): sintomi post-traumatici, compresi pensieri intrusivi, sensazioni e ricordi di eventi passati dolorosi; incubi; paure e evitamento cognitivo di sentimenti dolorosi.
- Dissociazione (DIS): sintomatologia dissociativa, compresa derealizzazione; mente vuota; stordimento emozionale; sensazione di far finta di essere qualcun altro o da qualche altra parte; sogni a occhi aperti; problemi di memoria e evitamento dissociativo. Ha due subscale: DIS-A (Dissociazione Aperta)e DIS-F (Fantasia)
- Interessi sessuali: pensieri o sensazioni sessuali che sono atipici quando appaiono prima del previsto e più frequentemente del normale; conflitti sessuali; risposte negative a stimoli sessuali e paura di essere sessualmente sfruttati. Ha due subscale: IS-P (Preoccupazioni sessuali) e IS-D (Distress sessuale)
- Impact of Event Scale – 8 item Child/Adolescent Scale (IES-8)
Si tratta delle versione rivista del più diffuso test psicodiagnostico per la valutazione dei disturbi post-traumatici dagli 8 anni (Horowitz, Wilner & Alvarez, 1979).
La Children and War Foundation ha creato una scala simile, CRIES-13, costituita da 13 item nella forma completa e da 8 item nella forma ridotta, utilizzata come strumento di screening disponibile in 27 lingue diverse, ma senza validazione statistica.
Entrambe le scale valutano gli effetti del trauma nei successivi 7 giorni.
- Child Behavior Checklist – scala DSPT
Nel 2001 sono state aggiunte alla CBCL due ulteriori scale specifiche, una per la valutazione del Disturbo Ossessivo Compulsivo (DOC) e una per il DSPT. Tuttavia, la DSPT scale non sembra presentare una buona validità statistica (es. Loeb, Stettler, Gavila, Stein & Chinitz, 2011).
Test di assessment specifici: valutare il Disturbo da Lutto Persistente Complicato
Per la valutazione specifica del Disturbo da Lutto Persistente Complicato in età evolutiva pochi studi hanno sviluppato strumenti psicodiagnostici standardizzati (Cohen & Mannarino, 2010; Mannarino & Cohen, 2011). Attualmente vi è un unico strumento diagnostico con validità statistica per la valutazione dei sintomi connessi specificatamente alla morte di un proprio caro per l’età evolutiva:
- Expanded Grief Inventory (EGI)
Questo strumento (Layne, Savjak, Saltzman & Pynoos, 2001) è costituito da 28 item che valutano la sintomatologia e le caratteristiche sia del lutto non complicato che del Disturbo da Lutto Persistente Complicato dai 7 ai 17 anni. Rileva 3 fattori principali:
1. Connessione positiva: la capacità del bambino di avere ricordi e pensieri positivi circa il defunto
2. Lutto complicato esistenziale: valuta il vissuto di vuoto causato dal decesso
3. Evitamento e intrusioni traumatiche: i sintomi intrusivi traumatici nell’abilità del bambino di ricordare o avere sentimenti positivi circa il defunto.
Questo strumento esiste solo nella versione in lingua inglese.
- Characteristics, Attributions and Responses to Exposure to Death – Youth version (CARED-Y)
È un test composto da 39 item che fornisce informazioni sugli aspetti peritrauma del decesso della persona così come informazioni sulla relazione del bambino con il defunto e la sua partecipazione al funerale (Brown, Amaya-Jackson, Cohen, Handel, Thiel de Bocanegra, et al., 2008).
Principi di trattamento psicoterapeutico per il Disturbo da Lutto Persistente Complicato: TF-CBT e TG-CBT
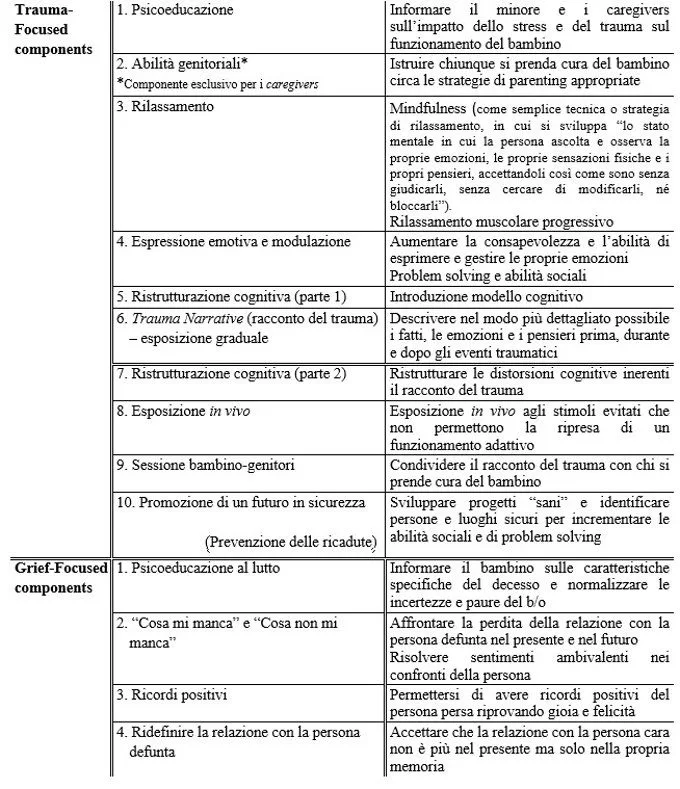
Il trattamento del Disturbo da Lutto Persistente Complicato in età evolutiva proposto in letteratura è quello che segue la Traumatic Grief Cognitive Behavioral Therapy (TG-CBT) (es. Mannarino & Cohen, 2011), derivante dalla Trauma-Focused Cognitive Behavioral Therapy (TF-CBT) (es. Cohen et al., 2006; Cohen Mannarino & Deblinger 2012; Cohen, Mannarino, Kliethermes & Murray, 2012; Mannarino & Cohen, 2011). In specifico, la terapia per il Disturbo da Lutto Persistente Complicato è costituita dal trattamento della sintomatologia del Disturbo da Stress Post Traumatico (TF-CBT) ampliato con alcune componenti specifiche per il lutto traumatico (TG-CBT) (vedi Tabella 1).
Tabella 1: Componenti del trattamento secondo il TG-TBC (es. Cohen, Mannarino & Deblinger, 2006).
La TF-CBT è un modello di trattamento empiricamente basato rivolto al sostegno di bambini e dei loro genitori nell’affrontare le conseguenze di un’esperienza traumatica. Questo percorso terapeutico è un approccio che, attraverso diversi componenti, integra tra loro interventi sulla sintomatologia traumatica, sulla famiglia, sull’empowerment con principi derivanti dall’approccio cognitivo-comportamentale, dalla teoria dell’attaccamento, dallo sviluppo neurobiologico. Il fine è di seguire al meglio le peculiari necessità del bambino traumatizzato e della sua famiglia (Cohen et al., 2006). In specifico, la TF-CBT è rivolta al trattamento dei sintomi da DSPT, depressione e ansia e le condizioni a questi connesse.
La TF-CBT e, conseguentemente, la TG-CBT presentano le seguenti caratteristiche fondamentali:
- Strutturata su componenti interconnesse tra loro, che sviluppano capacità centrali partendo da abilità già consolidate
- Basata sul Rispetto per l’individuo, la famiglia, la religione, i valori culturali
- Adattabilità, il terapeuta dev’essere creativo e flessibile
- Coinvolgimento della famiglia, è uno dei cardini principali della terapia. Uno degli obiettivi è quello di incrementare e migliorare le interazioni e la comunicazione tra bambino e genitore. Tuttavia, con gli adolescenti è importante anche incoraggiare l’indipendenza e l’autonomia dalle figure genitoriali
- Relazione terapeutica basata su fiducia, accettazione, empatia che ha come obiettivo quello di ridare ottimismo, fiducia, autostima nel bambino traumatizzato
- Promozione della self-efficacy, incluso autoregolazione delle emozioni, del comportamento e dei pensieri.
Per questi approcci terapeutici è centrale la creazione di una salda e solida alleanza terapeutica tra bambino e terapeuta. I bambini traumatizzati spesso hanno difficoltà a fidarsi delle altre persone, quindi, parte della terapia dev’essere specificatamente e direttamente dedicata alla costruzione di una buona relazione terapeutica, attraverso l’ascolto attivo, l’empatia e la trasmissione di un reale interessamento per il bambino, i suoi pensieri, le sue emozioni e la sua vita.
Questi due percorsi terapeutici sono entrambi costituiti da diversi elementi, dieci per la TF-CBT e quattro per la GF-CBT, che non sono sequenziali tra loro ma sono da presentare come interconnessi e con estrema adattabilità a seconda delle caratteristiche specifiche del singolo bambino, della famiglia e degli individuali progressi nella terapia.
Principi di trattamento farmacologico
In letteratura, non risulta alcuno studio che abbia indagato il trattamento farmacologico specifico per il Disturbo da Lutto Persistente Complicato. Dato che la sintomatologia propria del Disturbo da Lutto Persistente Complicato copre in parte la sintomatologia manifestata con il Disturbo da Stress Post Traumatico, verrà di seguito riportato il trattamento farmacologico inerente questo disturbo.
La farmacologia per il Disturbo da Stress Post Traumatico in età evolutiva ha avuto scarso supporto empirico. In generale, i dati indicano che la farmacoterapia ha successo solo se affiancata da un percorso psicoterapeutico e che solo un intervento multimodale che combina TCC, interventi ambientali e farmacoterapia in casi di forte sintomatologia ansiosa risulti efficace (Kodish, Rockhill & Varley, 2011).
In età evolutiva la farmacoterapia dovrebbe essere selezionata in base a 3 principi (Kaminer, Seedat & Stein, 2005):
- Avere come obiettivo i sintomi disabilitanti,
- Migliorare la qualità della vita permettendo uno sviluppo e una crescita normale nel lungo-termine,
- Facilitare il processo di psicoterapia.
Secondo gli studi presenti in letteratura, si utilizzano principalmente due classi di psicofarmaci per trattare il Disturbo da Stress Post Traumatico in età pediatrica: i famarci adrenergici e gli inibitori della ricaptazione della serotonina (es. Kodish, et al., 2011).
I farmaci adrenergici riducono l’attivazione fisiologica e sono risultati efficaci nel trattamento dell’iperattivazione, dell’impulsività e della riesperienza del trauma tipici del Disturbo da Stress Post Traumatico (es. Perry, 1994; Harmon & Riggs, 1996; Famularo, Kinscherff & Fenton, 1988).
Gli Inibitori selettivi della ricaptazione della serotonina (SSRI) sono ampiamente utilizzati per trattare il Disturbo da Stress Post Traumatico negli adulti e alcuni dati suggeriscono la loro efficacia anche in infanzia e adolescenza (Rupp Anxiety Group, 2001). Inoltre, anche per i limitati effetti collaterali, questo tipo di farmaci è indicato da utilizzare come terapia di prima linea nei casi di Disturbo da Stress Post Traumatico in età evolutiva (Kaminer, et al., 2005).
Non vi sono sufficienti prove empiriche dell’efficacia di antidepressivi triciclici (TCAs), inibitori della monoamino ossidasi (MAOIs) e benzodiazepine (BZD) per il trattamento in età pediatrica del Disturbo da Stress Post Traumatico (Kaminer, et al., 2005).
Efficacia della terapia
Il trattamento proposto dalla TF-CBT ha il più ampio supporto empirico tra tutti i trattamenti sviluppati per i bambini traumatizzati (es. Bisson, Ehlers, Matthews, Pilling, Richards, et al., 2007; Cohen, Deblinger, Mannarino & Steer, 2004; Cohen, et al., 2006; Cohen, Mannarino & Iyengar, 2011; Cohen, Mannarino & Staron, 2006; Deblinger, Mannarino, Cohen & Steer, 2006; Deblinger, Mannarino, Cohen, Runyon & Steer, 2011; Dorsey, Cox, Conover & Berliner, 2011; Dorsey & Deblinger, 2012; Jaycox, Cohen, Mannarino, Walker, Langley, et al, 2010; Lyons, Weiner & Scheider, 2006; Mannarino & Cohen, 2011; Mannarino, Cohen, Deblinger, Runyon, Steer, 2012; Silverman, Ortiz, Viswesvaran, Burns, Kolko, et al., 2008).
Cohen e colleghi (2004) dimostrarono che i bambini assegnati al protocollo della TF-CBT mostrarono miglioramenti significativamente maggiori circa i sintomi di Disturbo da Stress Post Traumatico, depressione, problemi comportamentali, sentimenti di vergogna, e attribuzioni disfunzionali connesse al trauma e i loro genitori riportarono miglioramenti significativamente maggiori nella sofferenza legata all’abuso, nella depressione, nelle capacità genitoriali e al supporto genitoriale, rispetto a bambini e genitori dello stesso centro seguiti con un’altra forma di terapia. Inoltre, i miglioramenti venivano mantenuti fino a 1 anno dalla fine della terapia (Deblinger, et al., 2006).
Recentemente, è stata indagata l’efficacia del trattamento con bambini dai 4 agli 11 anni (Deblinger, et al., 2011). Non solo è stata confermata l’efficacia del protocollo, ma sono stati anche evidenziati i benefici del formato in 8 sessioni con l’utilizzo della tecnica del “racconto del trauma” (Trauma Narrative) nell’aiutare i bambini a superare la paura e l’ansia generalizzata (Deblinger, et al., 2011). I dati inoltre suggeriscono che le componenti volte a strutturare le abilità e le componenti rivolte ai genitori, in particolare, erano forse quelle più importanti nel risolvere i problemi comportamentali (Deblinger, et al., 2011; Deblinger, et al., 1996).
Recentemente è stata valutata anche l’efficacia di questo protocollo con i bambini esposti a violenza sessuale. I dati dimostrarono che, rispetto ai bambini assegnati alle cure abituali, quelli assegnati al programma TF-CBT esibirono una significativa riduzione di Disturbo da Stress Post Traumatico e ansia connessi alla violenza subita (Cohen, et al., 2011).
Studi recenti hanno documentato ulteriormente i benefici del TF-CBT per bambini che hanno subito un lutto traumatico (Cohen, et al., 2006), bambini traumatizzati dagli eventi dell’11 settembre (CATS Consortium, 2010), bambini sopravvissuti all’uragano Katrina (Jaycox, et al., 2010), bambini provieniti da popolazioni con una frequente esposizione a eventi traumatici, compresi bambini in affidamento (Dorsey, et al., 2011; Lyons, et al., 2006) e bambini esposti a violenza e perdite traumatiche nei paesi in via di sviluppo (Dorsey, et al., 2011; Murray, et al., 2011).
La mole di questi dati e altri conferma l’efficacia della TF-CBT nel trattare i bambini che soffrono di Disturbo da Stress Post Traumatico e le difficoltà emotive e comportamentali connesse (Bisson, et al., 2007; Saunders, et al., 2004; Silverman, et al., 2008).