La qualità di vita e il benessere sono spesso limitati negli adulti con malattie neuromuscolari. Questi disturbi sono eterogenei e condividono la proprietà della disabilità fisica connessa alla progressiva debolezza muscolare (Walklet et al., 2016).
Stefania Pedroni – OPEN SCHOOL Studi Cognitivi, Modena
L’Organizzazione Mondiale della Sanità (OMS) definisce qualità di vita il modo in cui un individuo si percepisce rispetto ai propri obiettivi e suggerisce che possa essere influenzata dalla salute fisica e psicologica, dall’indipendenza e dalle relazioni con gli altri e con l’ambiente (WHOQoL Group, 1995).
La qualità di vita correlata alla salute è una componente di questo concetto e si riferisce agli aspetti fisici, sociali e psicologici della salute, che sono influenzati dalle credenze, dalle aspettative e dalle esperienze individuali (Testa e Simonson, 1996). Il benessere soggettivo, invece, è stato definito come una valutazione che le persone fanno riguardo alle loro vite, agli eventi che accadono loro e alle circostanze in cui vivono (Diener, 2006).
Ricerche recenti hanno rilevato che adulti con SLA e con un elevato benessere hanno un rischio di mortalità sette volte inferiore rispetto a quelli che soffrono di stress, indipendentemente dalla gravità e dalla durata della malattia (McDonald et al., 1994). Alla luce di questo, è importante riuscire a strutturare interventi che migliorino la qualità di vita e il benessere delle persone con malattie neuromuscolari.
Malattie neuromuscolari e qualità di vita: cosa dicono gli studi in letteratura?
La ricerca di Graham, Weinman e collaboratori (2014) ha evidenziato che i fattori psicosociali sembrano i migliori predittori della qualità di vita negli adulti con malattie neuromuscolari. Questo fa ipotizzare che intervenire su questi fattori potrebbe migliorare la qualità di vita e il benessere in questo gruppo di persone. Gli interventi psicosociali includono le terapie psicologiche, come per esempio la terapia cognitivo-comportamentale, la psicoeducazione e il sostegno tra pari. Tali interventi possono essere forniti in forma individuale e di gruppo.
Walklet e collaboratori (2016) hanno cercato di analizzare l’efficacia degli interventi psicosociali nei pazienti con malattie neuromuscolari, al fine di formulare raccomandazioni su interventi efficaci e sviluppi per la ricerca futura. Per fare questo è stata svolta una rassegna sistematica della letteratura: su 3.136 studi identificati, solo dieci hanno soddisfatto i criteri per l’inclusione nella revisione. Gli studi inclusi comprendevano una serie di interventi: terapia cognitivo-comportamentale (CBT), terapia della dignità, ipnosi, divulgazione espressiva, liste di motivi per essere grati, psicoeducazione di gruppo e riabilitazione psicologicamente informata. Cinque degli interventi sono rivolti a pazienti con SLA, gli altri sono rivolti a pazienti con sindrome post-polio, distrofia muscolare, malattia di Charcot-Marie-Tooth, miastenia grave e distrofia miotonica. Dei dieci studi inclusi nella rassegna, sette hanno riportato un effetto benefico degli interventi psicosociali. Nel complesso, vi sono prove contrastanti sull’efficacia della CBT nel migliorare la qualità di vita, con una moderata evidenza della sua inefficacia in partecipanti gravemente affaticati. Va notato che la CBT è l’unico intervento in cui è stato riscontrato un effetto benefico a sei mesi dopo l’intervento, nonostante questo possa riflettere una scarsità di dati di follow-up a lungo termine in altri studi. Nel breve periodo vi è una moderata evidenza del fatto che la condivisione emotiva migliori il benessere psicologico e una debole evidenza che liste di motivi per essere grati migliorino il benessere soggettivo. L’ipnosi ha mostrato una debole efficacia e un gruppo psicoeducativo sulla fatica migliora solo lievemente la qualità di vita correlata alla salute. Inoltre vi sono deboli prove che suggeriscono che la terapia della dignità non migliori la qualità di vita quotidiana e il benessere spirituale e che una riabilitazione di ampia portata non migliori la qualità di vita globale. In sintesi, secondo questa rassegna, attualmente non ci sarebbero prove sufficienti per sostenere l’uso di interventi psicosociali per migliorare la qualità di vita e il benessere negli adulti con malattie neuromuscolari.
Questa rassegna estende i risultati di una revisione precedente (Gould, Coulson et al., 2015), sintetizzando le attuali conoscenze sull’impatto degli interventi psicosociali sulla qualità di vita e il benessere negli adulti con disturbi neuromuscolari: attualmente non ci sono prove sufficienti per raccomandare tali interventi.
Tuttavia, la qualità metodologica di questi studi potrebbe avere compromesso significativamente i risultati emersi (Walklet et al., 2016). Infatti la maggior parte delle ricerche ha reclutato un piccolo numero di partecipanti, spesso da un’unica fonte. Mentre questo può riflettere la rarità delle malattie neuromuscolari e le difficoltà che hanno i pazienti a impegnarsi in attività di qualunque tipo, il rischio di campionamento parziale pregiudica la generalizzabilità dei risultati. Per quanto riguarda il disegno sperimentale degli studi, nessuno tra quelli inclusi ha utilizzato un controllo attivo e tre non hanno alcuna forma di controllo. Pertanto i risultati potrebbero essere dovuti a effetti di trattamento non specifici. È importante sottolineare che, poiché molti studi non hanno valutato gli esiti a lungo termine degli interventi, non è possibile effettuare inferenze riguardanti gli effetti a lungo termine. Nella maggior parte non vi è stato alcuno studio cieco, ma i partecipanti e i valutatori del risultato erano pienamente consapevoli della domanda di ricerca e delle assegnazioni di gruppo. Un’altra criticità ha riguardato contrastanti definizioni e metodi di valutazione della qualità di vita e del benessere, che hanno impedito un confronto significativo tra gli studi. La qualità della vita correlata alla salute è stata il risultato più comunemente valutato, tuttavia sono state utilizzate molte misure diverse. La principale limitazione dell’attuale revisione è l’eterogeneità tra gli studi inclusi, per cui non è stato possibile eseguire una meta-analisi. Di conseguenza, non si possono trarre inferenze statistiche sull’efficacia.
Tuttavia, poiché nessuno studio ha riportato esiti avversi rispetto all’intervento, si può concludere che i ricercatori dovrebbero procedere allo sviluppo di interventi psicosociali opportunamente progettati. Infatti la scarsità di ricerche di alta qualità e la confusione relativa alla misurazione della qualità della vita e del benessere impediscono un’interpretazione significativa dei risultati.
INQoL: un questionario per la valutazione della qualità di vita in pazienti con malattie neuromuscolari
Un tentativo di omogeneizzare la definizione e la misurazione della qualità di vita di pazienti con malattie neuromuscolari è stato fatto nel Regno Unito, attraverso la costruzione di uno specifico questionario. Sansone e collaboratori (2010) hanno tradotto e validato formalmente la versione italiana di tale strumento, denominato INQoL, che conferma e amplia i risultati ottenuti nel Regno Unito. Il processo di convalida comporta una traduzione formale di InQoL, ma anche una convalida culturale, ottenuta sottoponendo il questionario a un ampio gruppo di pazienti italiani, con una valutazione della sua affidabilità e delle proprietà psicometriche. I risultati preliminari suggeriscono che possa essere una misura più pertinente e pratica della qualità di vita nelle malattie neuromuscolari rispetto alle misure di salute generica.
Il questionario consiste di 45 domande all’interno di 10 sezioni. Quattro sezioni si riferiscono all’impatto dei sintomi della malattia muscolare (debolezza, blocco, dolore e affaticamento). Cinque sezioni considerano l’impatto della malattia muscolare in particolari aree della vita (attività, indipendenza, relazioni, emozioni e immagine corporea). L’ultima sezione esamina il trattamento (effetti e aspettative). I partecipanti rispondono alle domande utilizzando una scala Likert a sette punti che rileva la percezione del grado di impatto di un sintomo o il grado di impatto della malattia muscolare su un aspetto della loro vita. Viene assegnato un punteggio ponderato per ogni sezione: il punteggio finale di ciascuna sezione viene presentato come una percentuale dell’impatto negativo massimo (una percentuale più elevata indica un maggiore impatto dei sintomi o una qualità di vita peggiore). La percezione del trattamento è costituita da due punteggi, che riflettono il bilancio tra gli aspetti positivi e negativi del trattamento attuale e le aspettative per il futuro. In conclusione, INQoL è formato da 45 item, strutturati in 10 scale, che producono 11 punteggi e un punteggio totale.
Considerando alcune scale del questionario (attività, indipendenza, relazioni, emozioni e immagine corporea), lo studio conferma che l’attività e l’indipendenza sembrano influenzare la qualità di vita più delle altre. In particolare, la qualità di vita sembra essere migliore nei pazienti con distrofia miotonica rispetto agli altri gruppi di malattie neuromuscolari considerati nello studio. È noto che tali pazienti hanno una sindrome frontale esecutiva, un’iniziativa ridotta, difficoltà nelle strategie di pianificazione e apatia e gli autori ipotizzano che ciò in parte giustifichi la migliore percezione della qualità di vita rispetto a quella che sarebbe prevista dai limiti oggettivi presenti. La durata della malattia è il parametro che maggiormente influenza la percezione della qualità di vita del paziente e nelle donne la percezione è peggiore rispetto agli uomini. In contrasto con i dati della letteratura in altri disturbi, l’età e l’educazione non sembrano avere un impatto sulla percezione della qualità di vita.
Il questionario, tradotto in italiano e adattato rispetto alla versione originale inglese, è stato testato su un campione ampio e ben caratterizzato di pazienti. Si è perciò dimostrato che possiede buona affidabilità e coerenza interna, soddisfacente validità psicometrica e di gruppo. L’onere previsto è accettabile per i pazienti, risultando quindi pratico per valutare la qualità di vita in adulti con malattie neuromuscolari, confermando e ampliando così i dati ottenuti nel Regno Unito in un campione più piccolo.
Una ricerca recente apre nuove prospettive ed interpretazioni
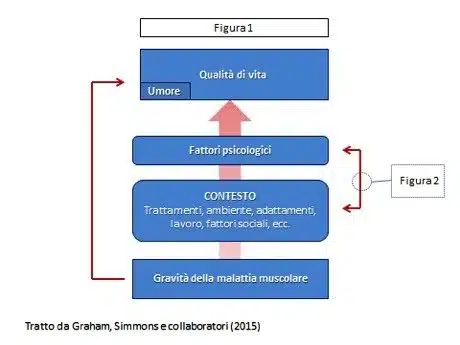
Una ricerca abbastanza recente, che ha tentato di proporre alcuni modelli teorici di spiegazione della qualità di vita nelle persone con malattie neuromuscolari, è quella di Graham, Simmons e collaboratori (2015). Nel loro studio propongono un modello teorico (Engel, 1977) che suggerisce che la qualità di vita possa dipendere dall’interazione della gravità della malattia con le circostanze in cui l’individuo si trova (contesto) e con alcuni fattori psicologici.
I sintomi causati dai disturbi muscolari possono portare a un contesto difficile. Infatti i pazienti spesso soffrono di debolezza, affaticamento, dolore e deperimento dei muscoli scheletrici e possono sviluppare altre complicazioni come insufficienza respiratoria, disfunzione cardiaca e difficoltà a deglutire. Inoltre possono aver bisogno di assistenza nella mobilità e di adattamenti nelle loro case; le attività professionali, ricreative e sociali potrebbero dover cambiare; le cure mediche, pur offrendo la possibilità di ridurre la gravità della malattia, possono rappresentare un onere aggiuntivo, con frequenti visite agli operatori sanitari. Poiché la maggior parte delle malattie neuromuscolari sono progressive, le sfide nel loro contesto si intensificano nel tempo.
Secondo gli autori, la gestione dei fattori contestuali è probabilmente un importante mediatore dell’impatto della gravità della malattia sulla qualità di vita e sull’umore (Figura 1). La gravità della malattia può influire anche in modo diretto sulla qualità di vita e sull’umore, senza la mediazione del contesto. Ad esempio, è stato teorizzato come una disfunzione autonomica abbia un ruolo diretto nello stress e nell’ansia tra le distrofie muscolari (Sabharwal, 2014). Analogamente, il coinvolgimento del sistema nervoso centrale è stato collegato a manifestazioni psicotiche e depressione che ricorrono nella distrofia muscolare oculo-faringea (Blumen, Bouchard et al., 2009) e all’apatia nella distrofia miotonica (Minnerop, Weber et al., 2011). Sebbene questi fattori diretti offrano delle possibilità di intervento, è importante fornire una spiegazione dell’umore o della qualità di vita che consideri il ruolo del contesto e la capacità di un individuo di gestirlo. È qui che i fattori psicologici diventano importanti.
Da un punto di vista psicologico
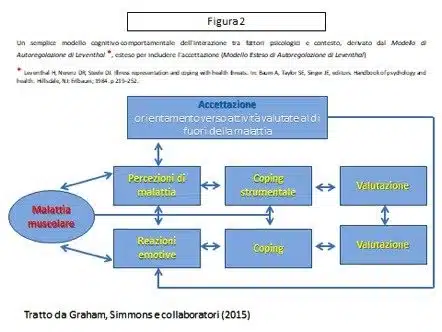
Un modello cognitivo-comportamentale ben validato della risposta del paziente alla malattia, il Modello di autoregolazione di Leventhal (Leventhal, Nerenz e Steele, 1984), prende in considerazione alcuni di questi fattori psicologici. Esso postula che le avversità vissute da una persona con una malattia muscolare richiedono due strategie di coping: una per gestire i sintomi fisici e la compromissione funzionale e un’altra per regolare il disagio emotivo (Figura 2).
Al centro di questo modello ci sono le convinzioni dei pazienti riguardo alle loro malattie, chiamate anche percezioni di malattia. Tali convinzioni includono le conseguenze della malattia, il suo decorso (acuto o cronico, sintomi costanti o ciclici) e il controllo dei sintomi attraverso il trattamento o il comportamento del paziente. Queste percezioni determinano le strategie di coping che è probabile che vengano utilizzate, i cui successi e fallimenti vengono monitorati continuamente dai malati. Ad esempio, se le persone credono di poter controllare la malattia attraverso il proprio comportamento, saranno più propense ad aderire ai trattamenti raccomandati o ai cambiamenti dello stile di vita rispetto a coloro che credono di non avere alcun controllo (Petrie e Weinman, 2012).
Graham, Rose, Hankins e collaboratori (2013) hanno esplorato i profili delle percezioni di malattia in un campione di persone con disturbi muscolari, che non differivano in termini di compromissione funzionale, identificando due gruppi. Il primo gruppo mostrava una qualità di vita significativamente più bassa e un disturbo dell’umore. Il secondo gruppo, invece, mostrava una buona qualità di vita e nessun disturbo dell’umore; inoltre attribuiva meno sintomi al disturbo muscolare e aveva una percezione più accurata del decorso di malattia, riconoscendola come meno ciclica e più cronica. Oltre a ciò, sperimentava minori reazioni emotive con il progredire della malattia.
Cosa spiega la differenza tra i due gruppi? Gli autori riferiscono che le percezioni di malattia del secondo gruppo riflettano un’accettazione realistica della malattia e una certa resilienza ai sintomi. Al contrario, le percezioni di malattia dell’altro gruppo portavano a maggiori reazioni emotive al disturbo muscolare, che aumentavano con l’aumentare dei sintomi, insieme a una visione meno realistica del decorso di malattia. Ulteriori analisi hanno rivelato che il secondo gruppo ha fatto meno ricorso a strategie di coping disfunzionali, come la negazione, il disimpegno comportamentale, l’evitamento emotivo e l’autocolpevolizzazione (Graham, Rose, Hankins et al., 2013). Un esempio di strategia di coping disfunzionale è un dialogo interiore caratterizzato da frasi come “questo non è in realtà un problema” (negazione); “non farò nulla che possa turbarmi, anche se mi interessa davvero fare quella cosa” (disimpegno comportamentale); “devo liberarmi di questo sentimento” (evitamento emotivo); “posso controllare questo, se non ci riesco è perché non ci sto provando abbastanza” (autocolpevolizzazione). Tutti questi metodi hanno in comune il fatto di non permettere alla persona di provare emozioni spiacevoli, un fenomeno definito evitamento esperienziale. Si ritiene che ciò sia dannoso per la qualità di vita perché una persona volta a evitare emozioni spiacevoli, tende a disimpegnarsi dalle attività piacevoli. Pertanto, la strategia di accettazione di emozioni indesiderate può essere un fattore chiave nel contribuire a reazioni funzionali a un disturbo muscolare (Graham, Simmons et al., 2015).
Rispetto al concetto di accettazione, Karademas, Tsagaraki e Lambrou (2009) hanno raccolto alcune definizioni di accettazione della malattia, suggerendo diverse componenti: innanzitutto accettazione implica “la resa nella futile lotta per fermare i pensieri automatici e intrusivi sulla malattia” (Hayes e Wilson, 1994) e “la sosta nella ricerca di una soluzione definitiva per i sintomi fisici”. Questo non significa arrendersi; piuttosto, significa reindirizzare le energie ai propri valori personali, che vanno oltre la semplice gestione della malattia (Risdon, Eccleston et al., 2003). In altre parole, significa “un ri-orientamento dell’attenzione verso altri aspetti della vita” (McCracken ed Eccleston, 2003). Un’ulteriore componente dell’accettazione è la volontà di affrontare i vissuti difficili, come paura, imbarazzo, dolore e affaticamento, quando ciò consente di prendere parte ad attività gratificanti (McCracken ed Eccleston, 2003).
Lo studio di Ahlström e Sjöden (1996) offre supporto all’importanza dell’accettazione: gli autori hanno infatti riscontrato che un’accettazione “stoica” della distrofia muscolare fosse associata positivamente alla qualità di vita, mentre strategie di coping di non accettazione fossero correlate negativamente con la qualità di vita. Un altro studio (Kratz, Hirsh et al., 2013) ha esaminato i modi di affrontare il dolore cronico: una maggiore accettazione di provare dolore portava a un maggiore coinvolgimento in attività piacevoli ed era associata a una minore depressione e una migliore qualità di vita. Un ulteriore studio ha osservato che la vergogna e la paura di subire discriminazioni avevano una correlazione negativa maggiore con la qualità di vita rispetto alla reale discriminazione vissuta (van der Beek, Bos et al., 2013). Come per il dolore, la capacità di provare emozioni spiacevoli, in questo caso paura o vergogna, permette di avere accesso ad attività piacevoli e quindi aumentare la qualità di vita.
Un altro modello teorico ben consolidato, la teoria della flessibilità della risposta (Sprangers e Schwartz, 1999), concettualizza la qualità di vita come la misura in cui l’esperienza corrisponde alle aspettative e suggerisce che possa essere mantenuta nella malattia cronica, se le persone modificano le loro aspettative. L’introduzione dell’accettazione estende questo modello, aggiungendo il fatto che lo svolgimento di attività piacevoli, permesso dalla capacità di accettare esperienze interiori come il dolore, l’ansia e l’imbarazzo, aiuta anche a mantenere alta la qualità di vita. Immaginando un padre che sviluppa una malattia muscolare e che precedentemente avesse espresso il desiderio di essere un genitore coinvolto, facendo sport con sua figlia, ora che il contesto è cambiato, potrebbe avere necessità di trovare nuovi modi per esprimere questo valore, ad esempio guardando lo sport con la figlia o aiutando la sua squadra. Queste nuove attività potrebbero essere accompagnate da sentimenti comprensibili di perdita, turbamento o persino imbarazzo, ma un’alternativa sarebbe disimpegnarsi da qualsiasi attività così apprezzata, come mezzo per evitare del tutto l’esperienza di tali emozioni spiacevoli. Ci si aspetta che il primo approccio, accettante, dia luogo a una migliore qualità di vita rispetto al secondo, evitante.
I modelli teorici discussi sopra identificano diversi obiettivi per l’intervento psicologico: innanzitutto appare importante acquisire un’efficace autogestione, che implica l’aderenza ai trattamenti disponibili, la modifica del proprio ambiente e cambiamenti nello stile di vita (ad esempio dieta, uso di alcol, sonno). Sebbene ci siano pochi trattamenti che modificano la malattia, vengono spesso prescritti trattamenti aggiuntivi, come terapia fisica o farmaci per la gestione dei sintomi. Tuttavia, l’aderenza a questi trattamenti può essere scarsa (Petrie e Weinman, 2012) e, per esempio, un intervento cognitivo-comportamentale potrebbe aumentarla.
Terapia Cognitivo-Comportamentale con pazienti affetti da malattie neuromuscolari
La terapia cognitivo-comportamentale tradizionale (CBT) potrebbe inoltre essere utile nell’affrontare il disagio emotivo nelle persone con malattie neuromuscolari (Graham, Simmons et al., 2015). Un recente trial controllato randomizzato ha rilevato un impatto benefico della CBT sul disagio emotivo nei pazienti con sclerosi multipla (Moss-Morris, Dennison et al., 2013). Questo intervento permetteva di insegnare ai partecipanti a modificare i pensieri disfunzionali, a usare strategie di regolazione delle emozioni (come il rilassamento) e a gestire il contesto sociale (es. quando dire di no, quando chiedere supporto).
L’ACT (Acceptance and Commitment Therapy) è una forma di terapia cognitivo-comportamentale che mira a migliorare la capacità di adottare modelli di comportamento in linea con i valori della persona (Hayes, Luoma et al., 2006). Un aspetto essenziale è l’accettazione di esperienze interiori, incluso l’angoscia e l’accettazione di cose che non possono essere cambiate. Altri approcci chiave all’interno dell’ACT includono il potenziamento della motivazione, l’analisi del comportamento (in modo che possano essere esplorate alternative di comportamento), la consapevolezza non giudicante del momento presente e l’imparare a disimpegnarsi dalle valutazioni negative di se stessi o delle proprie circostanze. Nel contesto di un disturbo muscolare, un processo chiave per migliorare l’adattamento potrebbe essere quello di trovare nuovi modi di esprimere i valori personali nonostante i limiti funzionali, pur accettando le limitazioni, i pensieri e i sentimenti negativi. È importante sottolineare che l’obiettivo di ACT non è cercare di far sparire l’angoscia; invece, si tratta di incoraggiare le persone a svolgere attività connesse ai propri valori personali, accettando le difficoltà che si presentano. Tuttavia è possibile che l’angoscia migliori, come conseguenza di questo processo. Le valutazioni degli interventi ACT sulle malattie croniche, compresi i disturbi neurologici, hanno mostrato buoni risultati sulle misure di qualità di vita e dell’umore (Lundgren, Dahl et al., 2006).
In conclusione
Concludendo, si è visto che la qualità di vita risulta ridotta nelle persone con malattie neuromuscolari croniche a esordio in età adulta, come la distrofia facio-scapolo-omerale, la distrofia dei cingoli, la distrofia miotonica e la miosite (Graham, Rose et al., 2011). Le persone con disturbi muscolari ritengono che trovare modi per migliorare la qualità di vita dovrebbe essere una priorità di ricerca (Nierse, Abma et al., 2013).
Graham, Simmons e collaboratori (2015) hanno delineato un modello teorico relativo a come i fattori psicologici influenzino la qualità di vita e l’umore nei pazienti con malattie neuromuscolari. Hanno suggerito diverse aree di intervento e hanno delineato approcci cognitivo-comportamentali (ACT e CBT tradizionale) che possono avere una particolare applicazione nella convivenza con un disturbo muscolare. Ora è fondamentale analizzare l’efficacia di tali interventi psicologici e della gamma di strumenti psicologici disponibili. Infatti, anche in un futuro in cui l’intervento medico potrà trattare direttamente la patologia muscolare, i pazienti possono comunque vivere un’aderenza al trattamento non ottimale o un difficile adattamento.
È importante sottolineare la funzionalità di uno strumento validato in Italia, INQoL, che permette di pianificare studi, utilizzando una definizione e una misurazione di qualità di vita riconosciuta dalla comunità scientifica e ben strutturata. Questo può essere un punto di riferimento da cui partire e tramite cui mettere a confronto studi diversi, poiché indagherebbero lo stesso costrutto.
Nonostante questo importante progresso, sono ancora necessarie ulteriori ricerche sull’efficacia degli interventi psicologici per le malattie neuromuscolari, possibilmente strutturando disegni di ricerca più validi, affidabili e preferibilmente con follow-up a lungo termine, in modo da permettere una maggiore generalizzabilità dei risultati. La ricerca in questo campo si è sviluppata rapidamente negli ultimi anni e, sebbene questi sviluppi siano promettenti, i limiti metodologici sono ancora importanti. Come standard di riferimento, gli studi randomizzati controllati dovrebbero essere prioritari, con disegni in doppio cieco e reclutamento multi-sito. I controlli attivi dovrebbero essere utilizzati per stabilire se gli effetti benefici siano dovuti all’intervento specifico o semplicemente a effetti non specifici associati all’essere parte di un intervento. Si auspica che la ricerca futura si concentri sull’indagare, con metodi strutturati in questo modo, l’influenza degli interventi psicologici sulla qualità di vita delle persone con malattie neuromuscolari.