Con il termine Grave Cerebrolesione Acquisita (GCA) si intende un danno cerebrale dovuto a trauma cranio-encefalico o ad altre cause quali di tipo vascolare, anossico, infettivo o comunque da noxae acquisito, che determina una condizione di coma più o meno protratto, con durata superiore alle 24 ore. I pazienti in seguito a GCA presentano spesso alterazioni dello stato di coscienza
Francesca Fumagalli – OPEN SCHOOL Psicoterapia Cognitiva e Ricerca Milano
William James (1980) definisce la coscienza come la “consapevolezza di sé e dell’ambiente che ci circonda”; circa tre quarti di secoli dopo Jannett e Plum (1972) scindono il concetto di attivazione dalla consapevolezza e coniano il termine “stato vegetativo persistente”.
Con “stato vegetativo persistente” riferirsi alla stato di veglia senza consapevolezza (wakefulness without awarness); Plum (1994) aggiunge alla definizione la dimensione temporale “una consapevolezza temporalmente ordinata del sé e dell’ambiente interno ed esterno”.
La coscienza: cos’è
La definizione di coscienza di Cohadon e Salvi (2003) la caratterizza come la
consapevolezza di sé, degli altri, dell’ambiente che ci circonda, quindi essere ‘presenti’ per sé e per gli altri, rispondere agli stimoli.
Essa è riferita sia alla qualità soggettiva dell’esperienza (e in quanto tale non risulta esplicitamente accessibile all’osservazione) che alla consapevolezza di sé e dell’ambiente, e quindi valutabile dal comportamento da essa determinato. La coscienza comprende due componenti:
- lo stato di veglia, identificato dall’apertura degli occhi
- il contenuto, identificato con i processi superiori: intelligenza, linguaggio, memoria, affettività.
Lo stato di veglia può essere presente in assenza di qualsiasi contenuto, mentre il contenuto richiede lo stato di veglia per poter essere operativo (Inzaghi, Sozzi et al., 2012).
La Grave Cerebrolesione Acquisita (GCA)
Con il termine Grave Cerebrolesione Acquisita (GCA) si intende un danno cerebrale dovuto a trauma cranio-encefalico o ad altre cause quali di tipo vascolare, anossico, infettivo o comunque da noxae acquisito (Regione Lombardia, 2011), che determina una condizione di coma più o meno protratto, con durata superiore alle 24 ore, espresso con un punteggio globale alla Glasgow Coma Scale iniziale uguale o inferiore a 8. A tale stato si associano menomazioni sensitivo-motorie, cognitive o comportamentali che possono determinare una disabilità severa (Apolone et al., 2007).
I pazienti in seguito a Grave Cerebrolesione Acquisita (GCA) presentano spesso alterazioni dello stato di coscienza e il cammino verso il recupero presenta modalità e tempistiche molto variabili tra un caso e un altro: per alcuni soggetti il recupero procede molto lentamente, per altri invece emerge una fase di stabilizzazione in seguito ad un iniziale periodo di miglioramento; altri ancora modificano la condizione di coma ma non danno segni di coscienza (Regione Lombardia, 2011). Ne deriva una doverosa necessità di stabilire dei criteri che consentano di definire i possibili scenari e margini di miglioramento: nonostante vi siano evidenze di recupero tardivo superiore ad un anno, non è possibile stabilire dei confini temporali precisi oltre i quali un paziente è da ritenersi in una condizione di non ulteriore evolutività (Inzaghi, Sozzi et al., 2012).
La coscienza nel coma
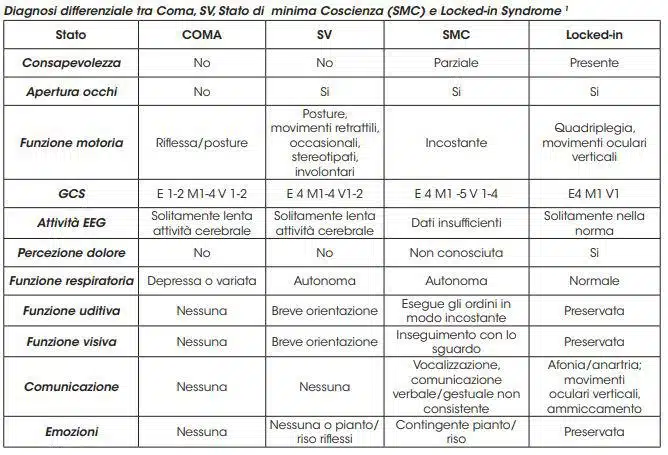
Si parla di stato di Coma come condizione clinica caratterizzata da assenza di apertura degli occhi, assenza di produzione verbale comprensibile, assenza di risposta al comando (Teasdale & Jennett, 1974). Il coma rappresenta quindi lo stato contrario alla coscienza e in questo stato entrambe le sue componenti, ossia stato di veglia e contenuti, sono assenti (Inzaghi & Sozzi, 2011) .
La condizione di Stato Vegetativo (SV) viene definita dalla Consensus Conference di Verona 2005 e ripresa nelle “Linee di indirizzo sugli stati vegetativi e di minima coscienza”, approvate dalla Conferenza permanente per i rapporti tra lo Stato, le Regioni e le Province autonome di Trento e di Bolzano il 5 maggio 2011. Lo Stato Vegetativo è quindi una condizione clinica di recupero della vigilanza (apertura degli occhi) senza capacità di interazione con l’ambiente circostante. Vi è quindi recupero dell’arousal ma non della consapevolezza di sé e dell’ambiente (Bodart et al., 2013). Il passaggio tra coma e SV è dato dall’apertura degli occhi (Inzaghi, Sozzi et al., 2012).
Come da linee guida Nazionali sopra richiamate, la condizione di Stato Vegetativo è caratterizzata da:
- nessuna evidenza di coscienza-consapevolezza di sé o dell’ambiente e incapacità ad interagire con gli altri
- nessuna evidenza di risposte sostenute, riproducibili, finalizzate e volontarie, a stimoli visivi, uditivi, tattili o nocicettivi
- nessuna evidenza di comprensione del linguaggio altrui o produzione verbale
- veglia intermittente manifestata da cicli sonno; veglia sufficiente
- funzionamento del sistema autonomo ipotalamico e vegetativo che consente la sopravvivenza in presenza di adeguate cure mediche e assistenza infermieristica
- incontinenza urinaria e fecale
- preservazione variabile dei riflessi spinali dei nervi cranici (pupillare, oculocefalico, corneale, vestibolo oculare, del vomito)
- assenza di evidenza di importanti funzioni cognitive
La persona in Stato Vegetativo quindi giace, apparentemente incosciente, anche se può presentarsi ad occhi aperti; mostra in genere funzioni cardiocircolatorie e respiratorie, termoregolazione, funzioni renali e gastrointestinali sufficientemente conservate, sono possibili alterazioni anche marcate ma generalmente dovute a insufficienza d’organo per verosimili complicanze correlate; la persona necessita di supporto nell’alimentazione, che avviene in genere per via enterale o parenterale; mostra alla TC e alla RMN correlati neuronali descrivibili come segni più o meno marcati di danno focale o diffuso (Regione Lombardia, 2011). Monti, Laureys e Owen (2010) parlano di SV persistente se della durata superiore ad un mese, SV permanente se la durata è superiore a sei mesi nel caso di lesioni cerebrali non traumatiche, superiore ad un anno per lesione traumatiche. Recenti lavori hanno proposto di sostituire il termine di SV con quello di “sindrome da vigilanza senza risposta” (Unresponsive wakefulness syndrome) che meglio descrive la condizione clinica, allontanando dall’associazione paziente-vegetale (Bodart et al., 2013).
Lo stato di minima coscienza
Per Stato di Minima Coscienza (SMC) si intende una severa alterazione della coscienza in cui sono documentabili, anche se in modo incostante, comportamenti che esprimono consapevolezza di sé e dell’ambiente circostante (Giacino et al., 2002). Gli autori propongono i segni su cui si basa la presenza di coscienza, per la quale devono essere presenti uno o più dei seguenti segni:
- risposta a ordini semplici, risposte verbali o gestuali (indipendenti dall’accuratezza della risposta)
- verbalizzazione comprensibile comportamenti finalizzati che occorrono in risposta a stimoli ambientali rilevanti
- appropriato riso e pianto
- vocalizzazioni o gesti significativi in diretta risposta a stimoli verbali o domande raggiungimento di oggetti con presa adeguata alla dimensione e alla forma dell’oggetto
- movimenti oculari di inseguimento o fissazione sostenuta in diretta risposta a stimoli salienti o in movimento
Nel lavoro di Bodart e collaboratori (2013) viene inoltre proposta una suddivisione tra SMC “plus”, in cui sono presenti segni di coscienza di alto livello come esecuzione di comandi, verbalizzazioni intellegibili e risposte gestuali o con codice binario si/no, e SMC “minus”, le cui risposte più elementari sono rappresentate dall’osservazione di movimenti oculari di inseguimento in risposta a stimoli salienti, capacità di orientarsi verso gli stimoli nocivi, presenza di movimenti o risposte emozionali appropriate allo stimolo ambientale (sorriso o pianto in risposta a stimoli o temi emotivi oppure vocalizzazioni o gesti in risposta al contesto linguistico o a domande). Il gruppo di lavoro Aspen individua la presenza di una possibile borderzone tra SV e SMC, data dall’osservazione dei primi segni di fissazione e accenno inseguimento (Inzaghi, Sozzi et al., 2012).
La Locked-in Syndrome
Si parla di emergenza dallo stato di minima coscienza quando è possibile rilevare segni di comunicazione funzionale ed efficiente, quindi appropriata, e l’uso degli oggetti con finalità funzionale, comportamenti finalizzati e in generale dimostrazione consistente di comportamento volitivo (Bodart et a., 2013). La comunicazione può manifestarsi con verbalizzazioni, scrittura, segni di uso di codice binario si/no, uso di strumenti di comunicazione aumentativa (Giacino et al., 2002). In particolare, alla valutazione clinica effettuata tramite la scala Coma Recovery Scale – Revised (Lombardi et al., 2007) vengono rilevate risposte accurate si/no alle sei domande di orientamento rispetto alla situazione, appartenenti al protocollo per le valutazione della comunicazione. L’uso funzionale degli oggetti richiede un uso corretto di due differenti oggetti per due valutazioni consecutive, in cui i movimenti eseguiti dal soggetto devono essere compatibili con la funzione specifica di ciascuno dei due oggetti (ad esempio, il pettine è portato alla testa o vicino ad essa) (Lombardi et al., 2007). L’esito può comportare una grave disabilità acquisita o evolvere in un buon recupero funzionale (Bodart et a., 2013).
Una situazione critica è rappresentata dalla sindrome Locked-in (LIS Locked-In Syndrome): classicamente i pazienti in questa condizione presentano la maggior parte delle funzioni cognitive preservate, ma output motori pressoché nulli a causa della lesione a livello del tronco encefalico, fatta eccezione per i movimenti oculari (Bodart et a., 2013; Gosseries et al, 2009). Il paziente è “bloccato” nel suo corpo, capace di percepire l’ambiente circostante ma estremamente limitato nell’interagirvi. Bauer e collaborati (1979) hanno inoltre suddiviso una forma classica di LIS, in cui si riscontra una totale immobilità fatta eccezione per movimenti oculari lungo l’asse verticale e di ammiccamento; una forma incompleta, in cui sono preservati alcuni movimenti volontari e una forma totale, in cui il soggetto si trova completamente immobilizzato compresi i movimenti oculari, con consapevolezza preservata. Questi pazienti sono difficili da diagnosticare, spesso vengono erroneamente considerati in coma o SV: difatti clinicamente è complicato identificare chiari segni di percezione cosciente dell’ambiente, spesso i movimenti oculari possono essere erroneamente interpretati come movimenti riflessi.
Grave Cerebrolesione Acquisita: l’importanza della diagnosi corretta
Nonostante la presenza di raccomandazioni, linee guida e criteri clinici per la classificazione diagnostica, la valutazione del livello di responsività dei gravi cerebrolesi risulta ancora problematica, con percentuali di errore e misdiagnosi che possano variare fino al 48% (Inzaghi, Sozzi et al., 2012). Per valutare il livello di responsività è necessario difatti che il soggetto non sia in grado di rilevare e comprendere quello che gli viene richiesto, ma che possegga altresì repertorio motorio e/o comunicativo sufficiente per elaborare una riposta adeguata. Questi due processi di analisi dell’input e produzione a qualsiasi livello di un output possono essere ostacolati dalla presenza di deficit sensoriali (vista/udito), motori, cognitivi (afasia) o da terapie farmacologiche in atto, cui si aggiungono le fluttuazioni nei livelli di vigilanza e di attenzione; tutto ciò può confondere nella valutazione (Inzaghi, Sozzi et al., 2012). Studi recenti dimostrano l’efficacia di affiancare alla valutazione clinica anche altri strumenti di indagine, per esempio la tomografia a emissione di positroni (PET) sembra essere uno strumento promettente nella valutazione delle possibilità di recupero dello stato di coscienza in pazienti gravemente cerebrolesi (Mancioppi, 2014).
Per quanto concerne le scale cliniche di valutazione, Inzaghi, Sozzi e collaboratori (2012) le suddividono in 4 gruppi sulla base delle loro caratteristiche. Al primo gruppo appartengono le scale descrittive, facili e rapidi da somministrare e caratterizzate da criteri tassonomici da applicare all’osservazione clinica del paziente; tali scale si dimostrano tuttavia poco sensibili ai cambiamenti minimi dello stato di coscienza e non sono in grado di evidenziare le sottili modificazioni del quadro nel passaggio tra i vari stati di coscienza alterata a causa di un’eccessiva ampiezza delle categorie di punteggio. Tra queste le più utilizzate in Italia sono:
- Glasgow Coma Scale (GCS) (Teasdale & Jennet, 1974; Jennet & Teasdale, 1981)
- Levels of Cognitive Functioning Scale (LCFS) (Hagen et al, 1972; Hagen 1997)
- Disability Rating Scale (DRS) (Rappaport, et al., 1982)
Per quanto concerne la Glasgow Coma Scale (GCS) essa fornisce in brevi tempi indici del livello di vigilanza del soggetto su tre livelli di osservazione che sono l’apertura degli occhi, la risposta motoria e il comportamento verbale. Il punteggio massimo assegnabile con questa scala per indicare la condizione di SV è 10.
Attraverso la Levels of Cognitive Functioning Scale (LCFS) è possibile effettuare una buona descrizione durante il monitoraggio del paziente, sebbene presenti ridotta sensibilità nella variazione dei cambiamenti.
Attraverso la Disability Rating Scale (DRS) è possibile valutare la presenza di disabilità su una scala di punteggi da 0 (nessuna disabilità) a 29 (stato vegetativo grave) suddivisa per 4 categorie di cui vigilanza e responsività, abilità cognitive per la cura di sé, dipendenza dagli altri e partecipazione sociale
Al secondo gruppo appartengono quelle scale che implicano la somministrazione di stimolazioni e l’analisi delle risposte, che tuttavia non consentono di diagnosticare il passaggio da SV a SMC e da SMC a stato di coscienza:
- Coma/Near Coma Scale (C/NC Scale) (Rappaport et al, 1992)
- Western Neuro-Sensory Stimulation Profile (WNSSP) (Ansell & Keenan, 1989)
- Lowenstein Communication Scale for the Minimally Responsive Patient (LCS) (Borer-Alafi et. al, 2002)
- Disorders of Consciousness Scale (DOCS) (Pape et al., 2005a; 2005b)
- Sensory Modality Assessment and Rehabilitation Technique (SMART) (Gill-Thwaites, 1997)
In particolare, focalizzandosi sulla Coma/Near Coma Scale (C/NC Scale) essa valuta in tempi ridotti e con minimo impegno del paziente le risposte del paziente con stimolazioni riguardanti diverse modalità sensoriali (verbali, uditive, visive, tattili, nocicettive, olfattive). Nonostante rappresenti un buono strumento per il monitoraggio, utilizza definizioni desuete e soprattutto non risulta adeguata in presenza di deficit cognitivi ‘focali’ e/o motori. La condizione di SV corrisponde ai livelli 2, 3 e 4, mentre i criteri diagnostici per lo SMC coincidono con il livello 1 della scala.
Al Terzo gruppo fa parte l’unica scala che tiene conto delle raccomandazioni dell’Aspen Workgroup, ossia la scala Coma Recovery Scale – Revised (Giacino et al., 2004, versione italiana Lombardi et al., 2007), che attualmente si configura come l’unico strumento che includa i criteri diagnostici attuali (SV-SMC). È costituita da subscale indaganti le funzioni uditiva, visiva, motoria, oro-motoria e verbale, di comunicazione e di vigilanza. Non esistono punteggi totali che permettano una diagnosi di stato ma punteggi parziali. Per ciascuna scala poi è possibile individuare comportamenti compatibili con SV, SMC o Emergenza da SMC.
Al quarto gruppo appartiene l’unica scala reperita, Preliminary Neuropsychological Battery – PNB (Cossa et al. 1999), somministrabile ai pazienti già responsivi ma che per la loro gravità ancora non sono valutabili con test psicometrici strutturati.
Come sintesi di questa approfondita analisi, gli autori concludono che attualmente la CRS-R consente di diagnosticare in modo attendibile le variazioni del paziente, ciononostante anche tale scala la presenza di deficit cognitivi, motori e sensoriali può inficiare la rilevazione dei dati; sarebbe quindi opportuno sviluppare strumenti cale che contengano indicatori utili per la fase acuta ma che possano esaminare l’evoluzione nel tempo e che consentano diagnosi anche in presenza di potenziali deficit motori, sensoriali e cognitivi (Inzaghi, Sozzi et al., 2012).
Fonte: LINEE DI INDIRIZZO PER IL PERCORSO DIAGNOSTICO DELLA CONDIZIONE DI STATO VEGETATIVO. In: BOLLETTINO UFFICIALE Serie Ordinaria – Lunedì 22 agosto 2011. Disponibile su: http://www.eupolis.regione.lombardia.it/shared/ccurl/922/483/burl%2022agosto2011.pdf