Negli ultimi anni sembra essere diventato più facile parlare disturbi sessuali femminili e la letteratura scientifica è sensibilmente fiorita in questa direzione. Un concetto molto interessante introdotto recentemente è quello di desiderio sessuale femminile. Ma da dove arriva questo concetto e come nasce il bisogno di parlarne?
Gaia Campanale e Valentina Gobbi – OPEN SCHOOL, Psicoterapia Cognitiva e Ricerca Milano
Fino alla fine degli anni Novanta i disturbi sessuali femminili non sono stati al centro della ricerca scientifica, se non in minima parte. La ricerca era orientata allo studio dei disturbi sessuali maschili all’interno della cui concettualizzazione si cercava di far ricadere la casistica femminile. Così facendo si è pian piano cominciato a vedere che venivano perse alcune peculiarità della sessualità femminile. Bartlik nel 1999 spiegò questo fenomeno di inibizione della ricerca orientata al femminile, attraverso fattori sociologici, ritrovandone la causa nei pregiudizi e nei timori nei confronti della sessualità di cui è permeata la nostra cultura. Negli ultimi anni sembra essere diventato più facile parlare disturbi sessuali femminili e la letteratura scientifica è sensibilmente fiorita in questa direzione.
Un concetto molto interessante introdotto recentemente è quello di desiderio sessuale femminile. Ma da dove arriva questo concetto e come nasce il bisogno di parlarne?
Il concetto di desiderio è stato introdotto per la prima volta nel 1979 da H. Kaplan all’interno di un modello lineare di risposta sessuale (desiderio > eccitazione > plateau > orgasmo > risoluzione) in cui però guidava ancora una visione di stampo prettamente maschile. La vera svolta è avvenuta qualche anno dopo, nel 2005, quando in uno studio di Basson et al. fu proposto un modello circolare della sessualità femminile che andò a soppiantare definitivamente quello lineare fino ad allora in uso. In questo modello circolare viene introdotto un elemento innovativo: l’associazione della fase fisiologica di risoluzione dell’eccitazione con il processo di valutazione dell’esperienza vissuta in termini di soddisfazione/insoddisfazione. Subentrano in questo modo elementi come appagamento/mancato appagamento, bisogno e desiderio, andando ad evidenziare la reciprocità esistente tra desiderio ed eccitazione sessuale (Fabrizi e Cosmi, 2007).
Nell’ambito dei disturbi sessuali, le formulazioni teoriche introdotte dalle Consensus Conferencee dal gruppo di ricerca di Basson (2005) portano a suddividere le disfunzioni sessuali femminili in disturbi ancora più specifici, in modo da riuscire ad approfondirne la conoscenza di ogni aspetto ed impostare la cura ed il trattamento in base alle specifiche esigenze. Le tipologie di disturbo individuate sono quattro: disturbi del desiderio, dell’eccitazione, dell’orgasmo, caratterizzati da dolore.
In questa recensione ci occuperemo in particolare dei primi due elementi: desiderio ed eccitazione.
Il desiderio soggettivamente sperimentato, nasce da fattori biologici, psichici e relazionali che, influenzandosi reciprocamente tra loro, contribuiscono ad alimentare e modulare il desiderio stesso. I disturbi del desiderio sessuale hanno una etiologia multifattoriale e le componenti biologiche e psicosessuali non possono essere rigidamente distinte (Levine, 2003; Basson et al., 2004). Su un piano nosografico, accanto al termine desiderio si può accompagnare quello di interesse sessuale in quanto amplia il repertorio e lo orienta sulla motivazione di accettare e rispondere alle richieste sessuali del partner che non è sempre e solo guidata dal puro desiderio inteso come voglia accompagnata da fantasie, sogni erotici e iniziativa personale (Fabrizi, Cosmi, 2007).
L’eccitazione è considerata un’emozione successiva e simile a quella del desiderio, maggiormente sviluppata a livello corporeo e fisico e che prevede, nella donna, la lubrificazione vaginale e una serie di reazioni neurovegetative, muscolari ed endocrine connesse. A livello fisico nasce dal desiderio e prepara all’orgasmo producendo un’attivazione generale dell’organismo corrispondente a un vissuto soggettivo di piacere sessuale. Nonostante questa componente fisica sia molto forte non può essere l’unica considerata, in quanto nella donna è per lo più una percezione mentale e soggettiva. Quando una donna parla di eccitazione, intende quasi sempre un’eccitazione di questo tipo, mentale e soggettiva, per la quale possono esserci fattori stimolanti e fattori inibenti. Tra i fattori stimolanti troviamo lo stimolo erotico in sé, l’eccitamento del partner, la percezione del proprio eccitamento genitale; tra quelli inibenti e bloccanti la stimolazione troviamo situazioni distraenti, problemi interpersonali, difficoltà nella risposta fisica del partner. Subentra poi un’altra considerazione a favore dell’eccitazione sessuale femminile come fenomeno prevalentemente mentale e soggettivo, questo infatti non è sempre accompagnato dalla consapevolezza dei propri cambiamenti fisici vaso congestizi genitali ed extra-genitali.
Appare così evidente la complessità del fenomeno, sia da un punto di vista biologico che psichico.
Basson ha suddiviso i disturbi dell’eccitazione in quattro tipologie che riprendono le differenti situazioni cliniche presentate dalle donne (Basson et al., 2003):
- Disturbo soggettivo dell’eccitazione sessuale: diminuzione marcata o assenza delle sensazioni mentali di eccitazione sessuale derivanti da qualsiasi tipo si stimolazione sessuale;
- Disturbo genitale dell’eccitazione sessuale: mancata o ridotta eccitazione sessuale genitale;
- Disturbo misto, soggettivo e genitale, dell’eccitazione sessuale: assenza o marcata riduzione di sensazioni di eccitazione sessuale, associata ad una assente o diminuita eccitazione sessuale in risposta a qualsiasi tipo di eccitazione sessuale;
- Disturbo dell’eccitazione sessuale persistente: l’eccitazione sessuale genitale è spontanea, intrusiva e non desiderata, in assenza di desiderio e di interesse sessuale. La consapevolezza dell’eccitazione sessuale è tipicamente spiacevole e non è ridotta da uno o più orgasmi. (Leiblum, Nathan, 2002)
Il disturbo del desiderio e dell’eccitazione sessuale femminile è considerato il problema sessuale attualmente più diffuso tra le donne. Difatti, almeno un terzo della popolazione lo sperimenta nel corso della vita e, secondo uno dei più noti studi a riguardo (Shifren et al., 2008), coinvolge il 75% delle donne più anziane, il 39% delle donne tra i 45 e i 64 anni e il 22% delle donne più giovani. I disturbi del desiderio sessuale interessano circa 2.5 milioni di donne. Il desiderio sessuale si riduce fisiologicamente con l’età mentre il disagio causato dalla perdita di desiderio sessuale è inversamente correlato all’età, essendo più elevato nella donna più giovane.
Può essere utile partire dalla definizione che si trova all’interno del DSM-5, ma occorre stare attenti a non separare l’eziologia organica da quella psicosociale in quanto ci sono forti interazioni tra le componenti psicosociali e quelle biologiche (Mah, Binik, 2001).
Il DSM-5 definisce il disturbo del desiderio sessuale e dell’eccitazione sessuale femminile come:
Una mancanza o una significativa riduzione di desiderio/eccitazione sessuale manifestato da almeno tre dei seguenti indicatori:
- assente/ridotto interesse per l’attività sessuale;
- assenti/ridotti pensieri o fantasie sessuali/erotiche;
- nessuna iniziativa di attività sessuale e nessuna risposta ai tentativi da parte del partner;
- assente/ridotto piacere ed eccitazione sessuale durante l’attività sessuale;
- assente/ridotto desiderio/eccitazione sessuale in risposta a stimoli sessuali/erotici di alcun tipo;
- assenti/ridotte sensazioni genitali (e non) durante l’attività sessuale in tutti o quasi tutti gli incontri sessuali.
Per la diagnosi, i sintomi devono essere presenti da almeno sei mesi causando un disagio clinicamente significativo alla persona (DSM-5, 2013).
Trattandosi di un disturbo complesso, eterogeneo e multi-componenziale è importante ampliare e approfondire le caratteristiche psicologiche che caratterizzano il disturbo e che ad esso si associano. In questo modo sarà sempre più possibile implementare trattamenti empiricamente validati e adattati al paziente.
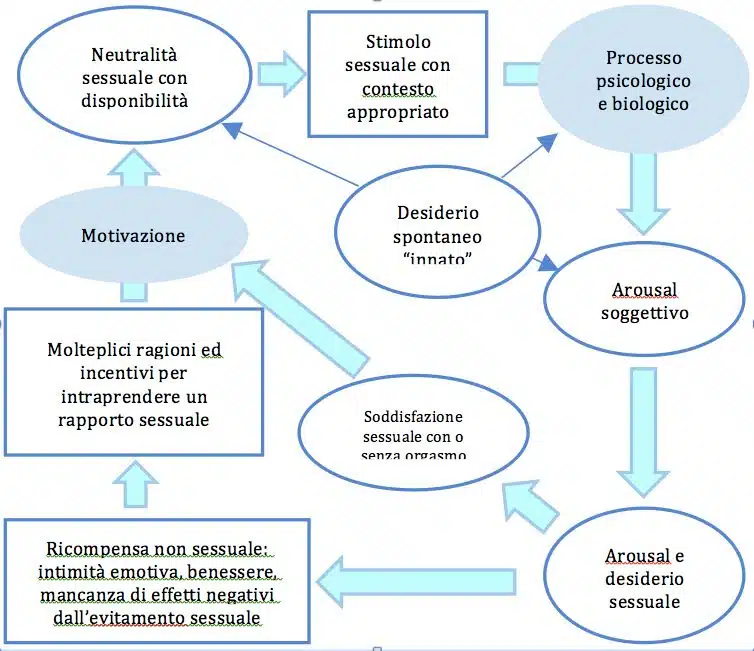
Basson, in un articolo pubblicato nel 2005, aveva presentato il modello qui sotto per evidenziale come le componenti psicologiche abbiano un ruolo di élite nella normale funzione sessuale delle donne.
Immagine 1 – Modello Basson (2005)
Il grafico si legge partendo da sinistra, dove abbiamo una prima fase di neutralità sessuale in presenza di disponibilità. Le motivazioni che spingono una donna ad intraprendere un rapporto sessuale includono il desiderio di esprimere amore, di ricevere e condividere piacere fisico, di sentirsi emotivamente vicina al partner, compiacerlo ed aumentare il proprio benessere. Questo porta alla volontà di trovare in modo proattivo degli stimoli sessuali che vengono elaborati nella mente ed influenzati da fattori biologici e psicologici. Lo stato risultante è un’eccitazione sessuale soggettiva che attraverso la stimolazione continua intensifica eccitazione e piacere ed innesca il desiderio sessuale (prima assente). La soddisfazione sessuale deriva quindi da una stimolazione continua sufficientemente lunga che porta la donna a restare focalizzata godendosi la sensazione di eccitazione sessuale in assenza di esiti negativi come il dolore fisico.
Tutto ciò evidenzia l’importanza per la donna di diventare soggettivamente attivata. Questa attivazione sessuale può essere influenzata negativamente da fattori psicologici e biologici.
Forti predittori di assenza di sofferenza nel rapporto sessuale sono: la relazione emotiva con il partner durante l’attività sessuale e il generale benessere emotivo della donna (donne che si descrivono in buona salute mentale). Altri fattori sono la percezione di sicurezza fisica e psicologica, la privacy durante il rapporto, la carica erotica della situazione, preoccupazioni varie e l’ora tarda (Bancroft, Loftus, Long, 2003).
Studi empirici hanno mostrato una alta correlazione tra disturbo del desiderio e bassa immagine di sé, instabilità dell’umore e tendenza alla preoccupazione e all’ansia (Hartmann, Heiser, Rüffer-Hesse, Kloth, 2002).
Restando sui fattori psicologici, H. Kaplan (1979) distingueva tre livelli del conflitto all’origine del disturbo del desiderio:
- conflitti di livello blando derivanti dalla preoccupazione per il piacere del partner, dall’incapacità di comunicare i propri desideri e bisogni, dal ripetersi di manifestazioni erotiche poco piacevoli e poco gratificanti. Anche i sensi di colpa, inibizioni e precauzioni che provengono dalle proibizioni sessuali infantili molto diffuse nella nostra cultura;
- conflitti di livello medio, la paura inconscia del successo e/o del piacere, ma soprattutto la paura inconscia di una relazione intima;
- conflitti di livello profondo come ad esempio le modalità di evitamento che alcune persone mettono in atto al fine di “non voler” provare desiderio per non sentirsi in pericolo rispetto ai propri fantasmi interiori. Anche problematiche di tipo edipico possono sostenere questo livello di conflitto.
Questa controparte psicologica va comunque sempre associata ai problemi che possono esistere nella relazione di coppia (es. la lotta di potere, le reazioni di collera, l’escalation dell’aggressività ecc.) che si ritrovano spesso abbinati.
Trattamento
Come confermano i dati in letteratura, nelle donne i fattori psicologici, emotivi e relazionali contribuiscono tutti nel determinare la comparsa e lo sviluppo di problematiche legate alla sfera sessuale. In aggiunta a ciò, le donne presentano una maggiore tendenza rispetto agli uomini a legare il sintomo al contesto relazionale (Basson, 2005; Leiblum, 2004).
Nel prendere in esame le diverse cause che possono contribuire all’insorgenza delle disfunzioni sessuali femminili è importante partire dal presupposto che ci sono forti interazioni tra le componenti psicosociali e quelle biologiche, in contrasto con il DSM IV-TR che tende a separare rigidamente l’eziologia organica da quella psicosociale (Mah, Binik, 2001).
La natura multidimensionale della sessualità femminile, legata ad aspetti quali l’ideale di femminilità, lo stile di vita, le relazioni, i fattori biologici e la vita affettiva, impone un inquadramento multifattoriale del disturbo sessuale.
Per queste ragioni un approccio integrato al paziente sessuologico sembra essere, come supportato dalla letteratura internazionale, l’intervento d’élite, sintetizzando al meglio le esigenze medico-psicologiche che sono alla base del trattamento delle disfunzioni sessuali (Simonelli et al., 2000).
In quest’ottica, un intervento integrato si avvale della stretta collaborazione di diverse figure professionali: ginecologo, psicologo e sessuologo in cui ognuno persegue come obiettivo comune la comprensione e la risoluzione del sintomo, senza mai dimenticare l’importanza del partner nella possibile causa e sicuramente nel trattamento (Rossi et al., 1998).
Nel percorso terapeutico di tipo sessuologico, questa integrazione parte fin dall’inizio del processo diagnostico, dove medico e psicosessuologo si confrontano per la valutazione degli aspetti psichici e somatici implicati nella origine e nello sviluppo del disturbo. Un approccio esclusivamente medico comporterebbe il rischio di alcune distorsioni fondamentali: una falsa nozione dell’equivalenza sessuale tra uomo e donna, la cancellazione del contesto relazionale della sessualità, il livello di differenze tra le singole donne (Simonelli, Fabrizi, 2006). In base a queste premesse è evidente che lo studio delle disfunzioni sessuali femminili dovrebbe utilizzare un’ottica rivolta alla comprensione ed all’integrazione delle diverse cause che hanno determinato l’insorgenza del sintomo, così come alla comorbilità del disturbo nella coppia, considerata come “luogo” d’intersezione tra disagio individuale e disagio relazionale.
La terapia sessuologica integrata prevede alcuni momenti fondamentali:
- le sessioni individuali o di coppia;
- la discussione e il confronto sulle convinzioni riguardo la sessualità, in riferimento agli stereotipi, ai pregiudizi, alle credenze e alle informazioni inadeguate;
- il training di autoconsapevolezza corporea, come strumento fondamentale per una buona riuscita del percorso terapeutico;
- il trattamento dell’ansia legata all’esperienza sessuale, tenendo presente che, spesso, contenuti livelli di ansia possono avere un effetto che favorisce l’attività sessuale anziché inibirla.
In questo percorso, un’attenzione particolare dovrebbe essere posta alla fase diagnostica, che comprende tutti quegli elementi che vanno dall’esame del sintomo agli aspetti intrapsichici individuali alla componente organica. I principali settori di indagine per il clinico riguardano tutte le aree problematiche che possono avere avuto una ripercussione sulla sfera sessuale dell’individuo:
- Educazione particolarmente rigida, caratterizzata da restrizioni culturali e/o religiose che hanno contribuito a strutturare un vissuto di colpa rispetto alla sessualità.
- Eventuale presenza di traumi pregressi, sia di natura fisica che emotiva e sessuale legati, ad esempio, ad un abuso sessuale.
- Presenza di malattie, incluse quelle psichiatriche, oltre che gli effetti collaterali di eventuali farmaci assunti, l’abuso di sostanze e le conseguenze post-operatorie degli interventi chirurgici.
- Difficoltà interpersonali attuali, insieme ad eventuali disfunzioni sessuali del partner, o un’inadeguata stimolazione e/o un insoddisfacente contesto emozionale e sessuale. Oltre all’esame della storia relazionale e il significato della funzionalità/disfunzionalità sessuale all’interno della coppia, andrebbero indagate la qualità della comunicazione, sessuale e non, e l’iniziativa/rifiuto del sesso-affetto (Simonelli, 2002).
L’evidenza clinica ha rivelato che all’interno della coppia, quando la donna ha un problema, l’attività sessuale, pur risentendone, di solito non è sospesa; piuttosto la donna spesso si colpevolizza o, in altri casi, l’uomo pensa di non essere in grado di offrire una buona performance. Comunque, la sofferenza investe anche l’altro/a, lo spazio e il tempo dell’intimità tendono a ridursi e ad essere problematici, inoltre possono riscontrarsi ricadute negative in altre aree del rapporto non prettamente sessuali. Questa fase di assessment consente di prendere delle decisioni sull’intervento clinico da proporre; in quest’ottica, si prediligerà un lavoro centrato sulla coppia nei casi in cui si è riscontrato un coinvolgimento relazionale nell’insorgenza o mantenimento del sintomo, verificando un’eventuale co-presenza di disturbi sessuali nel partner. Viceversa, verrà proposto un intervento con la donna in presenza di disagi individuali specifici (intrapsichici). In entrambi i casi, si utilizzerà un intervento flessibile, individuale e di coppia, dove il partner potrà svolgere un ruolo di facilitatore.
Le linee guida per l’assessment delle disfunzioni sessuali femminili comprendono la necessità di individuare i fattori di predisposizione, precipitanti e di mantenimento del sintomo sessuale. Se in consultazione si presenta una coppia è necessario indagare i suddetti fattori in entrambi i partner. Un’attenzione particolare, qualora le disfunzioni sessuali riportate siano presenti da diverso tempo, dovrebbe essere rivolta alla storia delle relazioni pregresse.
In prima battuta, per ogni disturbo dovrebbero essere definite le caratteristiche temporali, se quindi il disturbo è primario o acquisito; le caratteristiche in relazioni al contesto, se il disturbo è generalizzato o situazionale; il grado di stress emotivo associato al disturbo, se assente, medio, moderato, marcato. La comprensione della eziologia del disturbo (biologica, psicogena, mista) infine aiuterà il clinico sia nella pianificazione del trattamento terapeutico sia nella valutazione delle figure specialistiche da coinvolgere eventualmente.
Infine, in linea generale, sembra che un buon esito del trattamento sessuologico sia legato alla motivazione ad intraprendere il trattamento e al cambiamento, ad una buona qualità della relazione di coppia e all’attrazione fisica tra i partner. Invece, tra i fattori di prognosi sfavorevoli nella pratica clinica si riscontrano principalmente: una relazione gravemente conflittuale tra i partner, una scarsa motivazione del partner non disfunzionale al trattamento, gli scarsi segni di adesione al trattamento (legati ad esempio, ad aspettative magiche e/o ad un atteggiamento passivo della coppia) (Althof, Leiblum, 2004).
Fino alla fine degli anni Novanta, la ricerca si è occupata solo in minima parte delle Disturbi Sessuali Femminili. Gli specialisti del settore (sessuologi clinici, medici, psicologi) hanno avuto grandi dubbi nel continuare ad inquadrare i disturbi sessuali riportati dalle donne nelle classificazioni esistenti (coniate in modo speculare alla definizione dei disturbi maschili, senza tener conto di alcune peculiarità della sessualità femminile).
Occorre ricordare che pur essendoci delle significative somiglianze anatomico funzionali tra la sessualità maschile e quella femminile, rimangono comunque delle differenze dal punto di vista psicologico e dell’esperienza sessuale che non ci consentono di intervenire sulle disfunzioni sessuali femminili nello stesso modo in cui interveniamo in quelle maschili. Nonostante la presenza di disturbi organici, sono molto più spesso i fattori psicosociali, emozionali e/o relazionali a determinare l’insorgenza e/o il mantenimento di un disturbo sessuale nella donna. Il rischio della sesso-farmacologia, come la definisce la Tiefer (2001), è quello di perpetuare la funzione genitale come la primaria, “naturale” esperienza sessuale.
Sarebbe necessario che le ricerche sulle disfunzioni sessuali femminili si orientassero su due fronti, da una parte lo sviluppo di studi epidemiologici che tengano conto della nuova classificazione proposta e dall’altra il perfezionamento degli studi anatomici. Come suggerisce Basson (2003) è di primaria importanza favorire la libertà dell’individuo nell’espressione della propria sessualità /affettività dai disordini di natura organica che interferiscono con la funzione sessuale e riproduttiva.