I determinanti sociali della salute mentale sono costituiti dalle politiche di governance, sociali, macroeconomiche e dai valori culturali e sociali; tali determinanti contribuiscono ad assegnare a ciascun individuo uno status socio-economico, ovvero una posizione all’interno della gerarchia sociale. In base alla posizione sociale ciascuno avrà maggiori o minori probabilità di imbattersi in fattori di rischio e suscettibilità individuale alla malattia.
Un gruppo di colleghi psicologi e non, tutti aderenti alla Rete Sostenibilità e Salute, grazie al prezioso supporto di Dors (il Centro Regionale di Documentazione per la Promozione della Salute), hanno da poco tradotto un documento tematico pubblicato dall’OMS nel 2014 che titola “I Determinanti Sociali della Salute Mentale“, introdotto da una prefazione di Marialuisa Menegatto e di Adriano Zamperini.
Come gli aspetti sociali determinano lo stato di salute
Cosa sono i determinanti sociali della salute mentale e quali implicazioni possono avere per il lavoro degli psicologi?
Nel 1948, sotto la guida dello psichiatra George Brock Chisholm, il primo direttore generale, l’Organizzazione Mondiale della Sanità, ha definito la salute come “uno stato di completo benessere fisico, mentale e sociale e non la semplice assenza dello stato di malattia o infermità”.
Esattamente cent’anni prima, nel 1848, Rudolph Virchow, inviato dal governo prussiano in Polonia per combattere un’epidemia di tifo constatò che le vere cause del diffondersi di questa fossero la povertà, le condizioni igieniche e la presenza di uno stato autoritario e repressivo. Affermò inoltre che “i progressi della medicina possono prolungare la vita umana, ma i miglioramenti delle condizioni sociali possono ottenere questo risultato più rapidamente ed efficacemente” (Virchow, 1959).
Nello stesso secolo Freud identificò uno dei principali determinanti per l’insorgenza dell’isteria nella cultura patriarcale e nel set di norme e di valori di cui era portatrice (Freud, 1892).
Che cos’hanno in comune questi tre eventi storici, apparentemente senza legame e che costituiscono la cornice semantica all’interno della quale leggere il documento? Utilizzando il modello ecologico di Bronfenbrenner (1977) si potrebbe affermare che tutti pongono l’accento sull’interazione dinamica tra l’individuo e il suo macrosistema.
E’ proprio questa interazione, tra individuo e società, ad essere diventata il fulcro dei numerosissimi studi epidemiologici che costituiscono il background metodologico del documento e in cui viene dimostrato in maniera incontrovertibile, a livello di popolazione, il divario nell’aspettativa di vita, nell’incidenza e nella prevalenza per quasi la maggior parte delle patologie al variare delle condizioni socio-economiche: i poveri trascorrono più tempo delle loro più brevi vite affetti da patologia (Marmot, 2016). Ad esempio, in Glasgow, città nota agli epidemiologi, il divario nell’aspettativa di vita, tra quartieri ricchi e quartieri poveri, ammonta a 28 anni (Hanlon, 2006). Ad uno sguardo più attento, da questi studi emerge un altro dato importante che verrà evidenziato nel documento: entro una certa misura, non sono le condizioni materiali di per sé a determinare gli esiti di salute, quanto la struttura e l’organizzazione della società. A livello nazionale, ad esempio, negli Stati Uniti il reddito nazionale procapite è di un terzo più elevato rispetto a quello Svezia ma negli USA il rischio per un quindicennne di non arrivare al sessantesimo compleanno è il doppio rispetto alla Svezia (13vs7 su 100) e le condizioni di salute sono sensibilmente peggiori (Malik, 2014).
A livello individuale, all’interno di una stessa popolazione, tutti questi studi vengono arricchiti negli anni dall’introduzione del costrutto di gradiente di salute, a cui viene data grande importanza nel documento tradotto. La distribuzione della salute secondo un gradiente indica che per qualsiasi indicatore di status socio-economico considerato (istruzione, reddito, posizione lavorativa) ad ogni posizione sociale corrisponde un livello di salute peggiore di quello della posizione immediatamente superiore (Maciocco, 2014).
L’influenza dei determinanti sociali sulla salute mentale
Questa è l’assunzione alla base del paradigma dei determinanti sociali della salute, successivamente fatto proprio anche dall’epidemiologia psichiatrica che ha portato a rilevare ad esempio che per qualsiasi popolazione esaminata la depressione mostra tassi di prevalenza 1,5/2 volte maggiori in individui appartenenti al gruppo sociale dal reddito inferiore (Patel, Kleinman, 2003). Come sostiene Saraceno (2016), in base a quanto evidenziato dal proprio studio critico con Levav e Kohn (Saraceno et al., 2005) sulla salute mentale, le persone con status socio economico più basso corrono un rischio relativo di sviluppare schizofrenia 8 volte maggiore rispetto a quelli con status socio-economico più alto (Holzer et al., 1986). Il benessere mentale e psicologico è influenzato non solo da caratteristiche e peculiarità individuali, ma anche dalle circostanze socioeconomiche nelle quali le persone si trovano e dal contesto generale in cui vivono (WHO, 2012).
L’OMS sottolinea nel documento che salute mentale e disturbi mentali non siano termini opposti e che la salute mentale non sia immaginabile come “solamente l’assenza di disturbo mentale”(WHO, 2013). Il documento tuttavia, pur dovendosi avvalere, per necessità metodologiche, della rilevazione quasi esclusiva dei disturbi mentali (sia quelli definiti “comuni” come ansia e depressione che quelli definiti “gravi” come schizofrenia e disturbo bipolare), sottolinea la presenza di una grande sofferenza che non raggiungerebbe la soglia per essere diagnosticata come disturbo mentale e che colpirebbe una larga parte della popolazione (Murray, 2010).
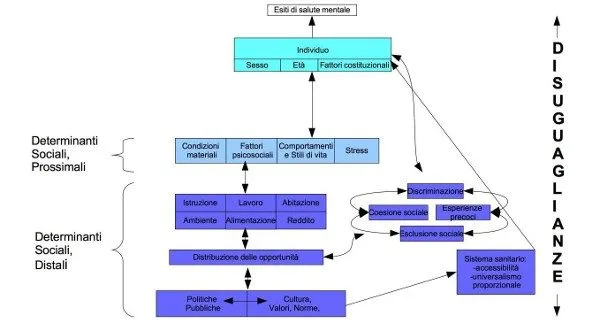
Affrontare i determinanti sociali dei disturbi mentali comuni e dei disturbi mentali sottosoglia significa ridimensionare il peso dell’individuo nei processi che portano alla sofferenza in favore del rapporto tra l’individuo e il proprio contesto di vita all’interno del quale sono distribuiti e stratificati in maniera diseguale, quei fattori di rischio e di protezione, di carattere materiale, relazionale e simbolico, che predicono gli esiti di salute individuali.
I fattori di rischio e di protezione, intesi come cause che precedono immediatamente gli esiti di salute vengono definiti determinanti prossimali.
Quelle condizioni che determinano una distribuzione differenziale dei fattori di rischio e di protezione, ovvero le cause delle cause, rappresentano i determinanti sociali di salute (o determinanti distali o determinanti strutturali) cioè l’insieme delle condizioni contestuali in cui gli individui nascono, crescono, lavorano, invecchiano e muoiono, influenzate dalle politiche e dalla cultura.
I determinanti sociali della salute mentale sono costituiti dalle politiche di governance, sociali, macroeconomiche e dai valori culturali e sociali; tali determinanti influiscono sui processi di stratificazione della società tramite la distribuzione di opportunità e risorse, contribuendo ad assegnare a ciascun individuo uno status socio-economico, ovvero una posizione all’interno della gerarchia sociale, in base al reddito, l’istruzione, la posizione lavorativa, la classe sociale e il gruppo etnico. In base alla posizione sociale ciascuno avrà maggiori o minori probabilità di imbattersi nei determinanti prossimali (fattori di rischio materiali, psicosociali, comportamenti insalubri, condizioni di suscettibilità individuale alla malattia).
Inoltre, all’interno dei determinanti sociali oltre alle politiche abitative, lavorative e di welfare, che esercitano i loro effetti cumulativi lungo tutto il ciclo di vita, è possibile inserire anche tutti quegli aspetti di contesto quali il grado di fiducia reciproca, la coesione sociale, la discriminazione, il capitale sociale, anch’essi strettamente correlati (Wilkinson, Pickett, 2009) alle disuguaglianze sociali. Tanto più sono inique le politiche di distribuzione delle risorse, maggiori sono le disuguaglianze materiali, simboliche e di potere, minore è la coesione sociale, maggiore l’insorgenza di malattie mentali (Pickett, Wilkinson, 2010).
Depressione, ansia, violenza e razzismo non solo solamente reazioni psicologiche: essi sono anche fenomeni sociali poiché è anche al di fuori del soggetto che essi trovano gli elementi per il loro sviluppo (De Piccoli, 2014). A partire dalla consapevolezza che i fattori di rischio e di protezione agiscono su diversi livelli (l’individuo, la famiglia, la comunità, la struttura sociale e il livello di popolazione), un approccio fondato sui determinanti sociali di salute richiede azioni su molti livelli e su settori differenti (WHO, 2014) con una attenzione particolare agli interventi sulla qualità del contesto (Costa, 2014), tramite azioni di empowerment sul rendimento di questo volti all’attivazione e al coinvolgimento degli attori locali in un’ottica partecipativa.
Relazione tra determinanti sociali, disuguaglianze ed esiti di salute mentale
L’importanza di agire sul ciclo di vita e sulla trasmissione intergenerazionale della disuguaglianza
Il contributo dell’approccio dei determinanti sociali della salute mentale proposto dal documento insiste sulla necessità di azioni focalizzate sull’intero ciclo di vita, familiare alla psicologia dello sviluppo con cui condivide anche un’attenzione ad un’ottica intergenerazionale. Le disuguaglianze sociali ed economiche che si tramandano di generazione in generazione, determinano con il tempo, il radicamento delle disuguaglianze relative alla salute mentale (WHO, 2014; Campion, 2013).
Esemplare a questo proposito è la ricerca delle psicologhe dell’infanzia Hart e Risley (2003) le quali hanno calcolato che la differenza, in termini di numero di parole (più avanti si concentreranno anche sulla qualità delle parole), a quattro anni di età tra un bambino proveniente da una famiglia svantaggiata e quello di una famiglia avvantaggiata si aggiri attorno ai trenta milioni. Un bambino nato e cresciuto in una famiglia ricca di media ascolta, a quattro anni, trenta milioni di parole in più rispetto ad un suo coetaneo proveniente da una famiglia povera. Immaginiamo quanto possano allontanarsi le traiettorie di vita dei due bambini, se proviamo ad osservarli a scuola dieci anni dopo, dopo altri dieci anni a lavoro, e a trent’anni dalla nascita, diventati genitori, quando il divario linguistico ereditato nelle prime fasi di vita verrà tramandato alla propria prole.
Adottare un approccio che prenda in considerazione i determinanti sociali lungo il ciclo di vita significa per cui agire anche sulla trasmissione intergenerazionale della disuguaglianza e agire per migliorare le condizioni di vita quotidiana da prima della nascita, durante la prima infanzia, in età scolare, durante la creazione del nucleo familiare, nel corso dell’età lavorativa e durante la vecchiaia; permette sia di migliorare le condizioni di salute mentale nella popolazione che di ridurre il rischio per quei disturbi mentali associati alle disuguaglianze sociali (WHO, 2014).
Come psicologi, confrontarci con la sofferenza e provare ad agire per contrastarla, ci porta con immediatezza ad attribuirle un senso all’interno di una cornice di significato individuale, che ci permette anche di sperimentare un senso di efficacia relativo alle nostre azioni. Aprirsi ai determinanti sociali della salute mentale, significa, a partire dalle ampie evidenze scientifiche che questa prospettiva ci offre, ricollocare tale sofferenza nella dimensione che le compete ovvero nell’interazione tra l’individuo e il suo ambiente e questo vuol dire essere maggiormente consapevoli che le esperienze di sofferenza si configurano come la sedimentazione, nei corpi e nella mente, di un insieme eterogeneo di esperienze sociali, che attraversano le biografie degli individui e che li legano – gli uni agli altri – in specifici contesti d’azione (Cardano, 2008).
Questo rende la sofferenza e la salute mentale un problema non più meramente tecnico. Non dipende, alle sue origini, da fattori esclusivamente individuali ed ignorare questa inoppugnabile evidenza, equivale a continuare a spegnere il fuoco della sofferenza nell’individuo senza prevenire gli incendi che la causano, trattare ortopedicamente gli individui per riportarli nelle stesse condizioni ambientali che hanno generato la sofferenza. Però le buone condizioni di vita quotidiana, le cose che realmente contano, sono distribuite in modo disuguale, molto più di quanto sia accettabile, (Marmot, 2016) e il risultato di una distribuzione disuguale delle condizioni della vita è che la salute si distribuisce in modo disuguale (ibidem).
Forti di queste evidenza, in quanto professionisti, dovremmo, in un’ottica preventiva, dare il nostro contributo per la creazione di una società più equa, giusta e meno nociva perché “un mondo più giusto sarebbe un mondo più sano” (WHO, 2008). Questo ci permetterebbe inoltre di riappropriarci, dopo 40 anni, del messaggio di Basaglia, soprendentemente assonante con l’intuizione di Virchow: “La medicina è una scienza sociale e la politica non è altro che medicina su larga scala” (1959).