La depressione è una malattia che colpisce prevalentemente il genere femminile e la realtà clinica della depressione nelle donne è profondamente più ampia e complessa rispetto al termine generico di depressione.
Francesca Turra – OPEN SCHOOL Studi Cognitivi Milano
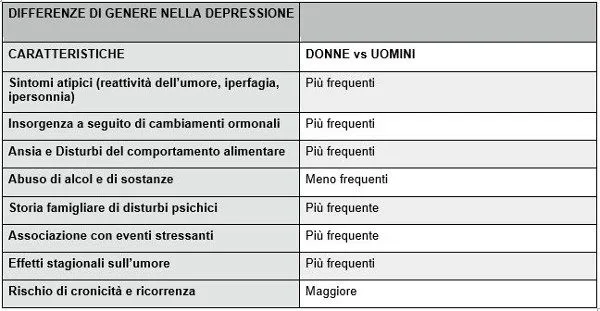
Il disturbo depressivo maggiore colpisce il sesso femminile in misura doppia rispetto a quello maschile (41,9% contro il 29,3%). La prevalenza nel lifetime per il disturbo depressivo maggiore è del 10,2% nelle donne contro il 5,2% degli uomini; per la distimia del 5,4% contro il 2,6% e ancora più marcata risulta la preponderanza femminile per la depressione atipica e per i disturbi depressivi stagionali (Kessler, McGonagle, Swartz et al., 1993; World Health Organization Kobe Center, 2005; Niolu, Ambrosio, Siracusano, 2009).
Sono diverse le ipotesi fatte per spiegare la maggior prevalenza di depressione nelle donne rispetto agli uomini; attualmente la più accreditata dalla letteratura internazionale è l’ipotesi biopsicosociale. Sono chiamati in causa:
- Fattori neuroendocrini: differenze nella struttura cerebrale e nell’impatto sul cervello dei diversi ormoni sessuali;
- Fattori psicosociali: differenze nelle strategie di coping, nella vulnerabilità personale, nella frequenza di esposizione e nella qualità degli eventi stressanti. In particolare:
- Eventi di separazione o di perdita traumatica, abusi e violenze;
- Fattori legati alla storia dello sviluppo: relazioni di attaccamento nell’infanzia e in età prepuberale;
- Storia famigliare di disturbi psichiatrici;
- Tratti temperamentali;
- Variazioni ormonali in determinate fasi del life span.
Tutti questi aspetti, interagendo tra loro in maniera e con intensità diversa, possono rendere ragione delle differenze nella prevalenza della depressione nelle donne rispetto alla depressione nel sesso maschile (Marcus, Young, Kerber, et al., 2005). Oltre che nella prevalenza secondo alcuni studi si riscontrano diversità di genere anche nella sintomatologia: le donne sembrano presentare con maggior prevalenza statistica il quadro della depressione atipica. Le comorbidià psichiatriche maggiori per le donne risultano i disturbi d’ansia, i disturbi somatoformi e la bulimia, mentre nell’uomo si riscontra un’associazione maggiore con il disturbo ossessivo compulsivo, abuso di alcol e di sostanze. Anche la risposta al trattamento sembra essere diversa nella donna rispetto all’uomo e all’interno del sesso femminile nelle varie fasi del ciclo riproduttivo (Khan, Broadhead, Schwartz, Koltz, Brown, 2005).
Differenze di genere nella depressione
Il ciclo riproduttivo fa da sfondo a tutti i fattori di rischio di depressione nelle donne e in particolare in alcune fasi di vulnerabilità specifica: adolescenza, gravidanza, post partum e perimenopausa.
Quadri clinici diversi sono associati a specifici momenti del ciclo riproduttivo femminile: la sindrome premestruale e il disturbo disforico premestruale coincidono con la fase luteale del ciclo mestruale; la depressione in gravidanza nel periodo del pre-parto, la maternity blues entro le due settimane dal parto; la depressione post-partum entro le quattro settimane (fino a 12 mesi); la psicosi post-partum nel primo mese; la depressione perimenopausale dai 5 ai 7 anni prima della menopausa.
La depressione nelle donne durante l’adolescenza
Nell’adolescenza la depressione, in generale, subisce un incremento di prevalenza, dall’1% all’8%, con una prevalenza lifetime compresa tra il 15% e il 20%, paragonabile a quella dell’età adulta. In particolar modo tale prevalenza è a carico del sesso femminile, sia come numero di episodi, che come durata e gravità degli stessi. Inoltre, l’esordio in età adolescenziale rappresenta un fattore di rischio per lo sviluppo di episodi depressivi successivi, in età adulta, e dunque per una cronicizzazione della depressione (McCauley, Myers, Mitchell et al., 1993; Kovacs, 1997; Niolu, Ambrosio, Siracusano, 2009).
In letteratura sono state fatte varie ipotesi per spiegare la maggior prevalenza di depressione nelle donne in questa fase di vita. Ha suscitato molto interesse, e sembra avere anche un numero più consistente di dati empirici a supporto, l’associazione tra il “timing” dello sviluppo puberale relativamente ai coetanei e la depressione, in particolare per quanto riguarda la predittività di cronicità (Conley & Rudolph, 2009).
La transizione puberale porta con sé tutta una serie di processi di cambiamento fisico e psichico, e molto spesso tali modifiche possono avere un carattere “violento”, in quanto spesso il mutamento fisico e biologico non è sincronizzato rispetto al livello di sviluppo psichico e sociale raggiunto. Inoltre, i bruschi cambiamenti nel corpo possono portare con sé conseguenze negative sull’immagine corporea e sulle relazioni sociali (senso di appartenenza al gruppo, rifiuto del cambiamento, inizio della sessualità). Inoltre ancora, la pubertà induce variazioni ormonali che di per se stesse possono incrementare il rischio di depressione; essendo tali variazioni differenti nei due sessi, evidentemente anche le conseguenze che portano con sé sui diversi piani sono differenti, rendendo ragione, in parte, delle differenze di prevalenza di depressione nell’età adolescenziale.
Gli adolescenti che raggiungono la pubertà precocemente potrebbero essere meno preparati e potrebbero accusare con disagio le differenze rispetto al gruppo dei coetanei in un momento in cui l’appartenenza e l’omologazione al gruppo rappresentano fattori di stabilità e identità forti. Analoghe difficoltà possono presentarsi per gli adolescenti che sviluppano cronologicamente più tardi rispetto al gruppo. Il timing appare, dai dati più recenti, fortemente correlato alla depressione, in particolare nelle ragazze; tuttavia, i dati della letteratura non sono omogenei. Secondo la maggior parte degli studi uno sviluppo troppo precoce o troppo tardivo si correla con elevati tassi di sintomi depressivi o di depressione franca nelle ragazze, al contrario nei ragazzi questo si riscontrerebbe più frequentemente in caso di sviluppo ritardato. Altri autori, anche se in minoranza, riscontrano un andamento simile tra maschi e femmine, soprattutto per quanto riguarda lo sviluppo precoce (Ge, Conger, Elder, 2001; Weichold, Silbereisen, Schmitt-Rodermund, 2003).
Sindrome premestruale e disturbo disforico premestruale
La sindrome premestruale è una fase del ciclo mestruale che le donne tra i 25 e i 40 anni sperimentano con intensità diversa nei 6-7 giorni precedenti alle mestruazioni e coinvolge aspetti somatici, emotivi, relazionali e sociali. La Sindrome Pre Mestruale (SPM), si manifesta con una serie di sintomi di carattere somatico e affettivo-comportamentale. Tra i sintomi somatici si possono riscontrare: tensione mammaria e addominale, ritenzione idrica, modificazione dell’appetito, cefalea e, con minor frequenza, eruzioni cutanee acneiformi, nausea e vomito. Le manifestazioni affettive e comportamentali più frequenti sono: depressione, facilità al pianto, ansia, irritabilità.
Nel corso della fase premestruale, la donna può esperire una serie di disagi che, a seconda delle caratteristiche e della gravità, si definiscono: SPM di grado lieve, di grado moderato, grave fino ad arrivare al Disturbo Disforico premestruale (DDPM). Circa il 75% delle donne presenta sintomi premestruali minori o isolati; dal 20 al 50% manifesta una SPM, dal 5 al 15% una SPM grave, il 3-5% un DDPM.
Il Disturbo Disforico Premestruale (DDPM), inserito nel DSM 5 (Diagnostic and Statistica Manual of Mental Disorder; American Psychiatric Association) nella categoria di disturbi depressivi, prevede che nella maggior parte dei cicli mestruali almeno 5 sintomi devono essere presenti nella settimana precedente le mestruazioni, iniziare a migliorare entro pochi giorni dall’insorgenza e ridursi al minimo o scomparire nella settimana successiva. I sintomi sono i seguenti:
- Marcata labilità affettiva (sbalzi d’umore, sentirsi improvvisamente tristi o tendenti al pianto, aumentata sensibilità al rifiuto);
- Marcata irritabilità o rabbia oppure aumento dei conflitti interpersonali;
- Umore marcatamente depresso, sentimenti di disperazione o pensieri autocritici;
- Ansia marcata, tensione e/o sentirsi con i nervi a fior di pelle;
- Diminuito interesse nelle attività abituali;
- Difficoltà soggettiva di concentrazione;
- Letargia, facile faticabilità o marcata mancanza di energia;
- Marcata modificazione dell’appetito;
- Ipersonnia o insonnia;
- Senso di sopraffazione o di essere fuori controllo;
- Sintomi fisici come indolenzimento o tensione al seno, dolore articolare o muscolare, sensazione di gonfiore o aumento di peso.
I sintomi risultano gravi al punto da interferire in modo rilevante con l’adattamento lavorativo, sociale o interpersonale. Il DDPM tende a cronicizzare e permanere fino alla menopausa.
Vi sono donne che nella loro storia hanno sofferto di disturbi d’ansia o di depressione che presentano un peggioramento dei sintomi psichici in fase premestruale o hanno esordito la patologia psichiatrica in questa fase del ciclo. I sintomi della SPM o del DDPM possono aumentare con l’età e dopo aver avuto un figlio, in caso di assunzione o sospensione di un contraccettivo orale o in seguito a chirurgia pelvica.
Depressione nelle donne e gravidanza
La gravidanza è sempre stata vista come un fase sacra nella vita di una donna, un periodo di felicità e attesa del nuovo nascituro in un clima di serenità e benessere. Ciononostante esistono forti evidenze cliniche ed empiriche che dimostrano che la gravidanza può non essere un periodo così idilliaco. Si stima infatti che il rischio di depressione nelle donne in gravidanza oscilli tra il 10 e il 15%, valori vicino a quelli della depressione post-partum. Un recente studio condotto in quattro città italiane (Bari, Ascoli Piceno, Udine, Verona) ha documentato su un campione di circa 1700 donne al secondo trimestre di gravidanza la presenza di un disturbo depressivo più o meno grave in 20 donne su 100 (Balestrieri et al., 2012).
Sono stati individuati una serie di importanti fattori di rischio che possono scatenare o far precipitare uno stato depressivo in gravidanza; tra questi particolarmente frequenti sono: un precedente stato di ansia, condizioni di vita stressanti, precedenti episodi di depressione, la mancanza di supporto sociale, violenze domestiche, una gravidanza indesiderata. I sintomi che sono più spesso riferiti in casi di depressione nelle donne gravide sono rappresentati da tristezza, stanchezza fisica, facile tendenza al pianto, preoccupazioni eccessive, senso di inadeguatezza, pensieri negativi sulla capacità di portare avanti la gravidanza e sul futuro ruolo di mamma, disturbi del sonno. Nei casi più gravi possono essere presenti idee autoadesive associate e deliri di colpa o di rovina riguardanti i propri familiari.
La sintomatologia depressiva può risultare in questa fase del ciclo vitale della donna di difficile diagnosi perché insonnia, apatia, anergia, inappetenza e mancanza di concentrazione sono sintomi molto comuni in gravidanza. Un mancato riconoscimento e conseguente trattamento della depressione nelle donne in gravidanza aumenta il rischio di depressione nel post-partum, a cui sono associati numerosi esiti negativi per la salute del nascituro, come una inadeguata crescita fetale e uno scarso sviluppo cognitivo e comportamentale del bambino durante l’infanzia e l’adolescenza.
La depressione nel Post Partum
Nei giorni immediatamente successivi al parto è considerato fisiologico un periodo caratterizzato da calo dell’umore e instabilità emotiva (la cosiddetta baby blues o maternity blues): si stima che una percentuale collocabile tra il 30% e l’85% delle donne (O’Hara et al., 1990; Gonidakis et al., 2007) sperimenta e manifesta sintomi associabili a una leggera depressione post partum, ma caratterizzati da transitorietà (presentano una durata variabile da poche ore ad alcuni giorni) e che non necessariamente si trasformano in un vero e proprio disturbo. La notevole diffusione del baby blues suggerisce un adattamento psicofisico fisiologico agli importanti cambiamenti che intervengono nella vita di una donna quando diventa madre; per il suo carattere transitorio e la scarsa entità della sintomatologia non richiede generalmente trattamenti specifici e non implica conseguenze a lungo termine. La vera e propria depressione post-partum sembra invece colpire circa il 10-15% (Centers for Disease Control and Prevention, 2008) delle donne. Il DSM (Diagnostic and Statistical Manual of Mental Disorder; American Psychiatric Association) considera la depressione post-natale come una forma di depressione generale specificata come “depressione postpartum” se ha esordio entro le prime quattro settimane successive al parto. I criteri del DSM 5 per questo disturbo richiedono che sia presente, quasi ogni giorno per un periodo di almeno due settimane:
- Umore depresso, per la maggior parte del tempo, quasi tutti i giorni, come riportato dall’individuo (per esempio si sente triste, vuoto, disperato) o come osservato da altri (per esempio appare lamentoso);
- Marcata diminuzione di interesse o piacere per tutte, o quasi tutte, le attività per la maggior parte della giornata, quasi ogni giorno;
Devono inoltre essere presenti almeno 5 o più dei seguenti sintomi, perduranti per un periodo di almeno due settimane: significativa perdita di peso, senza essere a dieta, o aumento di peso, oppure diminuzione o aumento dell’appetito; insonnia o ipersonnia; agitazione o rallentamento psicomotorio; faticabilità o mancanza di energia; sentimenti di autovalutazione o di colpa eccessivi o inappropriati; ridotta capacità di pensare o di concentrarsi o indecisione; pensieri ricorrenti di morte, ricorrente idea suicidaria senza un piano specifico, o un tentativo di suicidio, o l’ideazione di un piano specifico per commettere suicidio.
I sintomi causano disagio clinicamente significativo o compromissione del funzionamento sociale, lavorativo, o di altre aree importanti. Si presentano in modo conclamato tra le otto e le dodici settimane dopo il parto, periodo che è stato individuato come picco di insorgenza più frequente (Guedeney & Jeammet, 2001).
I sintomi della depressione post partum non sono transitori e possono persistere, variando d’intensità, anche per molti anni, e quindi avere conseguenze più o meno significative non solo sulla salute mentale della donna, ma anche sulla relazione madre-bambino, sullo sviluppo del bambino e sull’intero nucleo familiare.
La depressione nelle donne in menopausa
La menopausa è la fase del ciclo biologico femminile che corrisponde alla definitiva cessazione dei cicli mestruali conseguente alla perdita della funzione follicolare ovarica. Costituisce un momento di crisi che analogamente ad altre tappe della vita femminile come l’adolescenza e la gravidanza richiede adattamenti fisiologici, psicologici e relazionali. Secondo lo stereotipo classico la maternità e la crisi adolescenziale hanno un significato evolutivo e creativo mentre la menopausa è più un’esperienza di lutto dovuto alla perdita della fertilità.
Nonostante questo dati empirici hanno mostrato che invece spesso le donne mostrano un’attitudine positiva verso la menopausa, ritenendola non solo una transizione fisiologica ma anche un’opportunità per bilanci esistenziali, ulteriore maturazione e realizzazione di obiettivi. Studi epidemiologici hanno mostrato che i fattori di stress psicosociale sono associati ad un aumentato rischio per sviluppo di sintomi depressivi subclinici ed un esordio depressivo maggiore durante la transizione menopausale e il loro impatto è maggiore rispetto a quello dello stato menopausale di per sé (Lanza di Scalea, Niolu, Siracusano, 2010).